При планировании беременности женщина желает знать, когда у нее наблюдается овуляция. Циклические изменения, сопровождающие менструальный цикл, выявляются путем различных исследований. Можно проводить функциональные тесты (натяжение цервикальной слизи, симптом «зрачка»), измерять ректальную температуру или проводить анализ крови на гормоны. Но наиболее точным в настоящее время считается метод фолликулометрии. Первый раз услышав о таком, женщина, вероятно, не поймет, о чем идет речь. Но на самом деле все не так сложно. Врач расскажет, что ожидает пациентку и на какой день цикла следует прийти для исследования.
Суть метода
Фолликулометрия является методом ультразвуковой диагностики состояния яичников в различные периоды менструального цикла. По своей сути она не отличается от обычного УЗИ, но все же имеет некоторые особенности, обусловленные анатомо-физиологическими характеристиками исследуемой области.
Методика позволяет оценить созревание фолликулов, выделить из них один доминантный, узнать время овуляции и увидеть желтое тело, т. е. все, что нужно для анализа яичникового цикла. Но параллельно исследуют и эндометрий, выясняя, как идут процессы пролиферации и секреции и не будет ли проблем с имплантацией зародыша. Поэтому фолликулометрия имеет широкий диагностический потенциал.
Физиология яичников
Чтобы правильно интерпретировать ультразвуковую картину, необходимо знать, какие физиологические изменения идут в яичниках. Менструальный цикл в норме длится от 21 до 34 суток (в среднем 28 дней). Его началом считается окончание месячных.
С этого момента в яичнике под влиянием гипофизарного фоллитропина происходит рост яйцеклеток. Одновременно стимулируются несколько фолликулов (от 5 до 12), но полностью созревает лишь один, называемый доминантным.
В этот период постепенно нарастает продукция эстрогенов.
В середине цикла, т. е. примерно на 14 день, созревший фолликул лопается, и из него выходит яйцеклетка. Этому предшествует пик продукции гонадотропных гормонов и эстрадиола.
На месте разорвавшегося фолликула формируется желтое тело, продуцирующее прогестерон. Фазам яичникового цикла соответствуют циклические изменения в матке.
Так, с овуляцией заканчивается пролиферация эндометрия и начинается усиленная секреция слизи, необходимая для имплантации зародыша.
При фолликулометрии регистрируются изменения в яичниках, сопровождающие различные фазы менструального цикла.
Учитывая данные, получаемые при фолликулометрии, можно сделать заключение о состояниях, при которых целесообразно выполнить исследование. Чаще всего в нем нуждаются женщины, планирующие беременность, страдающие различными нарушениями репродуктивной функции и заболеваниями яичников. Поэтому в список показаний следует включить:
- Бесплодие.
- Ановуляцию.
- Атрезию и персистенцию фолликула.
- Персистенцию желтого тела.
- Синдром поликистозных, резистентных, истощенных яичников.
- Фолликулярные и лютеиновые кисты.
- Подготовку к внутриматочной инсеминации.
- Проведение экстракорпорального оплодотворения.
Таким образом, фолликулометрия становится необходимым, а порой и единственным методом, позволяющим выявить самое благоприятное время для зачатия и установить источник проблем с беременностью. Но женщина может ее сделать лишь по назначению врача.
Преимущества и недостатки
Ультразвуковая фолликулометрия является высокоинформативной и совершенно безопасной методикой.
Она позволяет получить достоверные данные о состоянии яичников на различных этапах менструального цикла и выявить многие заболевания, сопровождающиеся структурными нарушениями.
В отличие от компьютерной томографии, при которой можно точно визуализировать органы малого таза, УЗИ не обладает лучевой нагрузкой на организм.
Но иногда результативность фолликулометрии может быть под сомнением. Это касается женщин с толстой подкожной клетчаткой (ожирение) и спаечной болезнью, а также ситуаций, когда не произведена должная подготовка к исследованию.
Как и любое УЗИ исследование, фолликулометрию лучше проводить натощак, ведь петли кишечника могут давать акустические помехи. При выполнении трансвагинального сканирования следует также опорожнить мочевой пузырь.
Придя в кабинет функциональных исследований, женщина должна взять с собой направление, в котором указана причина для проведения процедуры. Но врач также обязан собрать анамнез и выслушать жалобы пациентки, чтобы получить собственное видение проблемы.
Особенно важна такая информация:
- Возраст женщины.
- Дата начала последних месячных.
- Характер менструального цикла.
- Ациклические кровотечения.
- Боли внизу живота.
- Выделения из влагалища.
- Способ контрацепции.
- Беременности в прошлом.
- Перенесенные гинекологические операции.
- Проводимая гормональная терапия.
Как правило, на УЗИ направляются женщины, которым уже проведено гинекологическое исследование, и нужно лишь подтвердить предполагаемый диагноз. Врач-диагност обязательно должен получить согласие пациентки на выполнение процедуры.
Фолликулометрия, как правило, не требует особой подготовки, отличающейся от обычного ультразвукового исследования.
Методика выполнения
У женщин, ознакомившихся с особенностями метода, возникает вопрос о том, когда им делать фолликулометрию. Следует сразу ответить, что состояние яичников исследуется на 10 сутки после окончания менструаций, когда доминантный фолликул достигнет диаметра 1 см. Сканирование повторяется через каждые 1–2 дня до момента обнаружения овуляции.
Трансабдоминальный метод
При трансабдоминальном УЗИ обязательным условием является наполненный мочевой пузырь, поскольку он создает своеобразное «акустическое окно», сквозь которое видно структуры малого таза.
На нижнюю часть живота наносится звукопроводящий гель, а нижнее белье прикрывают бумажными салфетками. Сначала визуализируют мочевой пузырь, затем матку, располагая датчик в продольной плоскости. Оценивают ее длину, ширину и толщину, состояние шейки и эндометрия.
И только после этого смещают датчик латерально (вбок) и перемещают в поперечную плоскость для исследования яичников.
Преимущество трансвагинальной фолликулометрии в том, что она позволяет более четко визуализировать структуры малого таза. И яичники сканируются таким методом гораздо легче. Единственная сложность заключается в ограниченной манипуляции датчиком из-за анатомии влагалища.
Сначала осуществляют скользящее движение, выводя изображение матки. После того как датчик введен, им совершают движения вверх-вниз, определяя точные ориентиры. Затем выполняют панорамное сканирование, оценивая придатки с яичниками.
Смещая датчик вправо и поворачивая его на 45 градусов кнаружи, визуализируют подвздошные сосуды.
Интерпретация результатов
Фолликулы визуализируются как анэхогенные структуры диаметром 1–2 мм, рассредоточенных по всему яичнику. На 10 день менструального цикла они имеют размеры 15–20 мм, с каждым днем добавляя по 2 мм. Перед овуляцией виден доминантный фолликул диаметром 21–25 мм. Он обычно круглой формы, но бывает и эллипсовидным. После выхода яйцеклетки на этом месте образуется желтое тело, имеющее гиперэхогенную структуру.
При повторных УЗИ можно выявить различные отклонения в физиологических процессах, связанные с замедлением созревания и роста, синдромом лютеинизации фолликула.
Это определяется по нечетким контурам, раннему появлению внутренних включений и отсутствию овуляции.
При кистах размеры фолликулов превышают 3 см, а при многочисленных мелких анэхогенных включениях по периферии увеличенных яичников говорит о синдроме поликистоза.
Придя на прием к врачу, женщина может получить исчерпывающий ответ на вопрос о том, что такое фолликулометрия и когда ее делать. Ультразвуковое сканирование яичников назначается при подготовке к беременности и для установления причин бесплодия. Этот метод безопасен и эффективен, что обуславливает его широкое применение в повседневной практике гинекологов.
Источник: https://flovit.ru/medicina/ginekologiya/follikulometriya-kogda-delat.html
Узи-мониторинг овуляции – Фолликулометрия (+ Расшифровка!)
УЗИ-мониторинг или фолликулометрия — наиболее достоверный, практически 100%-й способ определения овуляции. Для этого требуется посещение кабинета УЗИ несколько раз в течение цикла.
Первый приём назначается после окончания менструации, а затем повторяется каждые 2-3 дня, в зависимости от скорости роста фолликулов (по их размеру определяется примерная дата овуляции).
После того, как на месте доминантного фолликула появляется жёлтое тело, а также жидкость в малом тазу – врач констатирует, что овуляция произошла.
Как по УЗИ рассчитывается день овуляции
Это главное его достоинство. Однако есть в нём и недостатки: дороговизна и необходимость посещения кабинета УЗИ. Дело в том, что перед установкой факта готовности фолликула к овуляции может пройти не один день, и за каждый скрининг нужно платить.
При стабильном 28-дневном цикле УЗИ-мониторинг начинают спустя 8-10 дней после окончания менструации. В это время уже можно увидеть доминантный фолликул. Следующие процедуры (одна или две), проведённые в 12-14 дни цикла, подтверждают его рост и созревание — прямое свидетельство приближения овуляции. Если процесс развивается нормально, УЗИ в 17-18 день цикла демонстрирует её наступление.
Если менструальный цикл стабильный, но его продолжительность меньше или больше 28 дней, первый сеанс УЗИ-мониторинга проводят за 4-5 дней до его предположительной середины цикла. Если месячные нерегулярные, фолликулометрию назначают на 4-й день после их окончания. В любом случае определить день овуляции на УЗИ удаётся за 2-3 сеанса.
Какие параметры имеют яичники и фолликулы перед овуляцией
По мере созревания фолликула, роста и угасания жёлтого тела, размеры яичников периодически изменяются. В пределах нормы:
- объем 4-10 см3;
- длина 20-37 мм;
- ширина 18-37 мм;
- толщина 16-22 мм.
Не следует удивляться, если УЗИ демонстрирует разные размеры левого и правого яичника. Это нормальное явление. Они приближаются к равным параметрам после менопаузы.
Основное влияние на параметры яичника перед овуляцией оказывает рост фолликулов. В начале каждого цикла начинают увеличиваться 7-8 фолликулов, затем среди них выделяется доминантный (реже — два).
Он продолжает рост, а остальные возвращаются к своему первоначальному состоянию. Приблизительный размер доминантного фолликула на ранней стадии (5-7 день цикла) — 6 мм.
Ближе к середине (10 день) его диаметр достигает 15 мм, а затем ежедневно увеличивается на один-несколько миллиметров в день. Размер фолликула при овуляции — 18-25 мм.
Значительное увеличение яичников (на 1,5 см3 и больше), как и слишком незначительное изменение параметров — серьёзный повод для срочного обследования. В первом случае возможно наличие кист или опухолей. Минимальные колебания в размерах свидетельствуют об угасании функции яичников.
Фолликулометрия – рост доминантного фолликула на УЗИ
Какие признаки овуляции видно на УЗИ
Главный предвестник приближающейся овуляции, который можно хорошо рассмотреть при УЗИ-сканировании — доминантный фолликул диаметром от 17 мм. Природный инкубатор созревающей яйцеклетки представляет собой неоднородное круглое образование. Чётко виден его двойной контур с утолщением на внутренней стороне.
Если УЗИ демонстрирует отсутствие динамики развития фолликулов, это означает, что организм женщины в силу разных причин не готов к зачатию. При размере фолликула на 12-14-й день цикла менее 15 мм выход яйцеклетки может не состояться.
Матка при овуляции имеет трёхслойную структуру эндометрия (внутренней слизистой оболочки). Его толщина достигает 8-12 мм. После овуляции слизистая оболочка превращается в секреторную.
По состоянию эндометрия матки определяется готовность организма к овуляции
Более тонкий слой эндометрия свидетельствует о неготовности матки к принятию оплодотворённой яйцеклетки.
Овуляция при СПКЯ — для чего нужно УЗИ
СПКЯ (синдром поликистозных яичников) — гормональное заболевание, при котором яйцеклетки не созревают полностью внутри доминантного фолликула и не выходят из него. Это частая причина отсутствия овуляции. Многие фолликулы с недозревшими яйцеклетками перерождаются в доброкачественные новообразования — кисты.
УЗИ является эффективным способом выявления патологии, обязательной процедурой в процессе медикаментозного лечения, стимуляции овуляции (один из основных методов зачатия при СПКЯ) и хирургического лечения (чаще лапароскопии).
СПКЯ на УЗИ – нет доминантного фолликула
Не стоит боятся лапароскопии. Эта деликатная процедура поможет не только выявить проблему в репродуктивной системе, но и устранить её на месте. Так например, диатермопунктура – обжигание оболочки яичников при СПКЯ, способствует наступлению овуляции и беременности уже в ближайшие 6 месяцев.
Фолликулометрия после овуляции
Ответ на главные вопросы мониторинга УЗИ была ли овуляция и чем этот процесс закончился, даёт контрольный сеанс фолликулометрии после предположительного выхода готовой к оплодотворению яйцеклетки. Процедуру проводят в период со 2-3 дня после ожидаемого выхода созревшей яйцеклетки до конца месячного цикла.
Если всё прошло благополучно, на экране монитора можно увидеть:
- Жёлтое тело (округлое образование с неровными контурами) на месте созревшего фолликула. Размер жёлтого тела после овуляции (15 день цикла) — 15-20 мм. Оно активно растёт и достигает к 20 дню цикла диаметра 2,5-2,7 см. В течение недели после того как состоялась овуляция, жёлтое тело в яичнике угасает и исчезает в момент очередной менструации или наоборот — ещё активнее увеличивается (если произошло зачатие).
Жёлтое тело – временная железа, образующаяся на месте доминантного фолликула после овуляции - Жидкую субстанцию в дугласовом пространстве за маткой. Это содержимое доминантного фолликула, которое вытекает после освобождения зрелой яйцеклетки, и небольшая часть секрета фаллопиевых труб.
Фото УЗИ – фолликулометрии после овуляции. Есть жёлтое тело и свободная жидкость
Если состоялась овуляция, жидкость в позадиматочном пространстве скапливается в незначительном объёме. В норме её вертикальный уровень менее 10 мм, если же он превышает 50 мм, это может быть следствием различных патологических процессов во внутренних половых органах.
При планировании ребёнка, самое лучшее время для интимной близости – день разрыва фолликула и 1-2 дня до него.
После овуляции необходимо ждать примерно 7-10 дней (чтобы эмбрион имплантировался в матку). Признаки имплантации описаны в этой статье. Если такие признаки есть, то можно делать ультрачувствительный тест на беременность. Если нет – ждите начала задержки (15 дней после овуляции) и тогда делайте тест.
Источник: https://Ovuliaciya.ru/rasschet/uzi-monitoring-ovulyacii-follikulometriya
Узи фолликулометрия, как делать и правильно проводится
12 октября 2018
Для наступления беременности в женском организме должна произойти овуляция, а мужской поставляет активные и здоровые сперматозоиды. Тогда оплодотворение происходит без проблем и осложнений.
Если же это желанное событие не происходит длительное время, то супружеской паре можно посоветовать пройти ряд обследований.
Для диагностики женского репродуктивного здоровья современная медицина разработала метод под названием — УЗ-фолликулометрия.
Что и как фолликулометрия измеряет?
Для диагностирования применяют оборудование (сканер, датчик) — аппарат для проведения ультразвука. Все происходит по обычной методике ультразвукового исследования (УЗИ), широко используемого в медицине. Эта методика успешно заменила старые и очень приблизительные способы определения даты овуляции в гинекологии.
Кому эта процедура может помочь?
Делать фолликулометрию следует, если:
- У женщины есть регулярные половые контакты без использования любых контрацептивов, но беременность не наступает в течение года.
- Выявлены отклонения в гормональной области (изменения в развитии и работе яичников, ановуляция и др.).
- Есть показания к стимулированию созревания яйцеклеток.
- Супружеская пара хочет увеличить вероятность появления ребёнка определенного пола (или двойняшек). Установлено, что при интимной близости в овуляцию шансы родить мальчика выше.
- Нужно определить самое оптимальное время для зачатия.
- Планируется процедура экстракорпорального оплодотворения.
Методику применяют и сразу после ЭКО для контроля за процессом закрепления оплодотворенной яйцеклетки внутри матки. Расшифровка результатов проводится врачом ультразвуковой диагностики и гинекологом.
Недостатки методики
Для получения точных и качественных выводов придется проводить обследование каждые 3-4 дня в течение всего менструального цикла. Многим это кажется утомительным и дорогим удовольствием, но такое правило дает очень высокую точность результатов. Терпеливые женщины всегда достигают поставленной цели — рождения здорового ребенка.
[mrp postnumb=3]
Подготовительные действия
В день обследования следует уточнить у врача, как проводится осмотр. Существует две методики:
- Трансабдоминально (сканирование прямо через стенку живота). Пациентка располагается на кушетке, открыв для осмотра живот (от груди до паховой области). Сканер передвигается по телу сверху вниз. Перед исследованием обязательно выпивается литр любой воды без газа. Внутренние органы на фоне наполненного мочевого пузыря просматриваются отчетливее.
- Вагинальным датчиком. Это более точный и информативный метод. Для его успешного проведения освобождают мочевой пузырь и кишечник естественным способом или принудительно (лекарственные препараты, клизма).
Сроки проведения
- Самое первое исследование нужно сделать после окончания менструального кровотечения. В данный период в матке женщины можно обнаружить несколько фолликулов диаметром минимум 5-6 мм (самые крупные бывают до 10 мм). Фолликулы хорошо визуализируются при трансвагинальном исследовании. Толщина слоя эндометрия в матке 3 мм (он однородный по структуре, без инородных включений).
- Вторая процедура пройдет на 10 или 11 день цикла. В это время хорошо виден доминантный фолликул. Он самый большой (до 10 мм), растет и активно увеличивается в размере на 3-4 мм ежесуточно. Во внутренней слизистой оболочке матки одновременно усиленно размножаются клетки базального слоя. К концу процесса толщина слоя эндометрия должна быть около 5 мм, а размер доминантного фолликула возрастет до 15 мм. Если такие процессы врач не наблюдает, то исследование завершают. Женщине назначается лечение для стимуляции процесса овуляции в ее организме.
- Третье ультразвуковое обследование проводят на 12-13 сутки. У доминантного фолликула уже есть все признаки близкого созревания (диаметр почти 25 мм). Слой слизистой тела матки утолщается до 10-12 мм (хорошо видна её трехслойная структура). Если по каким-либо причинам функциональный слой не утолщается, то врач делает вывод о плохой работе репродуктивной системы. Матка в таком состоянии не готова принять в себя оплодотворенную яйцеклетку. Вероятность наступления беременности нулевая. Следующую процедуру назначают только при нормальном протекании менструального цикла.
- Четвертое УЗИ наблюдает процесс овуляции. То есть происходит метаморфоза (превращение) доминантного фолликула в «образование» с неровными контурами и выделение жидкости. Процесс обследования повторяют до тех пор, пока гинеколог четко не увидит это, или не начнутся выделения крови.
- Пятый осмотр делается, если овуляция обнаружилась на 15-17 день цикла. Теперь хорошо определяется клеточное образование в виде звезды (желтое тело), а клеточный слой на стенке матки утолщается до 13 мм.
- Последнее обследование проходит на 21-23 день. Если ситуация в пределах нормы, и оплодотворение произошло, в это время зародыш должен внедриться в стенку матки и начать имплантироваться. Желтое тело еще подрастет, а клетки эндометрия приобретают однородную структуру.
Анализ собранной информации
Варианты диагнозов бывают такие:
- Овуляция в норме. Это значит, что фолликулы нормально появляются и проходят все стадии до полноценного созревания (фолликулогенез). Женщина здорова, и зачатие может произойти в ближайшем менструальном цикле.
- Персистенция — означает, что фолликул правильно сформировался и достаточно вырос, но в нужный момент не разорвался, а «задержался» до следующего цикла. Этот процесс отражается на количестве гормонов в крови: высокий показатель эстрогена, низкий — прогестерона. Лечение в этом случае не проводится. Обычно в следующем цикле фолликул проходит цепочку своих преобразований и дифференцируется до конца.
- При атрезии доминантного фолликула это клеточное образование внезапно перестаёт развиваться и расти. Фолликул резко уменьшается в размерах и затем исчезает, желтое тело не образуется. Именно в этом случае проводится стимуляция овуляции.
- Лютеинизация — значит, что фолликул, пропустив стадию овуляции и не выпустив созревшую яйцеклетку, сразу превратился в желтое тело.
- Полное отсутствие фолликулов (говорит об очень серьезных нарушениях в репродуктивной системе гормонального или врожденного плана).
- Фолликулярная киста — это явление, когда доминантный фолликул не прошел процедуру овуляции и продолжает бесконтрольно расти. Только УЗ фолликулометрия, благодаря своему мониторингу, может отличить его от здорового.
Отзывы пациенток
Они говорят о том, что обследование приносит пользу и помогает забеременеть порой уже потерявшим надежду женщинам.
Опытному и вдумчивому врачу результаты УЗ фолликулометрии расскажут, как работают яичники и функционирует матка у конкретной женщины, происходит ли созревание вообще, и в каком состоянии к каждой фазе цикла приходит внутренняя слизистая оболочка детородного органа (эндометрий).
У вас такая же проблема?
Расскажите о ней, анонимно! Наши врачи постараются вам помочь, если вы подробно напишите о проблеме в поле ниже.
Загрузка…
0 из 5 (0 голосов)
Источник: https://DrLady.ru/diagnostics/uzi-follikulometrija-kak-delat-i-pravilno.html
Дни фолликулометрии
Планирование беременности – значительное событие в жизни женщины. При регулярном менструальном цикле со своевременным выходом половой клетки, зачатие наступает быстро.
Гораздо хуже приходится девушкам с перебоями в этом процессе. В таких случаях прибегают к помощи мониторинга УЗИ – фолликулометрии.
Дни, благоприятные для зачатия достаточно легко определяются с помощью данного исследования.
Узи малого таза для фолликулометрии
Применение УЗИ является очень эффективным способом для исследования процесса фолликулометрии.
Как делают — способы
Различают два вида УЗИ малого таза:
- абдоминальное, которое делается через брюшную стенку при наполненном мочевом пузыре;
- вагинальное, где используется специальный датчик вводимый во влагалище, здесь наоборот перед процедурой необходимо помочиться.
Какой из них выбрать, решаете вы сами, с учетом материальных возможностей. Второй способ УЗИ малого таза для проведения фолликулометрии считается более информативным, поэтому обходится дороже.
Посоветуйтесь с врачом, чтобы выбрать способ проведения УЗИ малого таза для более результативной фолликулометрии
Рассмотрим процесс фолликулометрии:
- Менструальный цикл начинается с первого дня месячных. В это время фолликулы имеют около 2 мм в диаметре и их несколько.
- Постепенно по мере роста вперед вырывается 1 или 2 из них.
- При нормальном ритмическом цикле примерно на 7 день фолликулометрия показывает жидкостный пузырек около 15 мм.
- Дальше по решению доктора проводится 3-4 УЗИ с интервалом в 1-2 дня, пока доминант не достигает степени зрелости 18-25 мм в диаметре, или не будет зафиксирован факт выхода клетки.
Цель исследования
При УЗИ малого таза фолликулометрия не ставит единственную цель слежения за развитием яйцеклетки.
Фолликулометрия также помогает:
- подтвердить овуляцию;
- вычислить день цикла, когда выйдет клетка, тем самым указывая благоприятное время для зачатия;
- спрогнозировать пол ребенка;
- не допустить или наоборот повысить шанс многоплодной беременности;
- проследить за толщиной эндометрия;
- оценить полноценность ритмических процессов;
- выявить признаки нерегулярности;
- диагностировать некоторые болезни (миома, киста);
- контролировать результаты, после проведенного лечения путем стимуляции гормонами.
Для чего проводится фолликулометрия
На какой день делать фолликулометрию
Чтобы узнать на какой день необходимо делать фолликулометрию, нужно, в первую очередь, знать примерное количество дней менструального цикла.
При цикле в 28 дней
Если цикл длится больше 28 дней, на какой день цикла делать фолликулометрию, определяют путем отсчета от дня следующих критических дней, отнимая от предполагаемой даты 14. Эта фиксированная величина – длительность второй фазы. Первое исследование назначают за 5-6 дней до нее.
К примеру, цикл длится 30 дней: 30-14=16, 16-5=11. Значит, на 11-12 день цикла проводят первое УЗИ малого таза, с прежними интервалами и в количестве указанном врачом.
При коротком цикле
При коротком менструальном цикле, дни для фолликулометрии рассчитываются аналогичным способом. Продолжительность второй половины цикла не меняется и составляет все те же 14 суток, а вот первая фаза – сокращенная, соответственно процедура начинается раньше. Так, при цикличном периоде в 22 дня проводим аналогичные подсчеты и получаем, что аналитику необходимо делать на 4 день.
При нерегулярной менструации
На какой день цикла фолликулометрия назначается при нерегулярных месячных, просчитать по обычной формуле не получится.
Специалисты выяснили, что исследование малого таза необходимо начинать спустя 3-5 дней со старта месячных, и повторять через 1-2 дня под наблюдением гинеколога.
Результаты фолликулометрии
Посмотрим, что можно определить при УЗИ фолликулометрии, и какой делает вывод врач после процедуры.
Полученные результаты способны показать либо подтвердить:
- нормальную овуляцию, что характеризуется наличием 1-2 доминантных фолликулов 18-25 мм, накануне предполагаемой даты. После овуляции они уже не определяются, а наблюдается небольшое количество свободной жидкости в малом тазу и признаки желтого тела в яичнике;
- жидкостный пузырек вырос до нужного размера, но не лопается и может не измениться даже после месячных;
- фолликулярную кисту, когда пузырек вместо того, чтобы разорваться, начинает расти, наполняясь жидкостью;
- нормальный мешочек с яйцеклеткой все еще цел, а желтое тело уже растет на его месте;
- обратное развитие фолликула, когда он, уже достигнув нормального размера, вдруг останавливается в росте и начинает уменьшаться;
- вообще нет развития пузырьков, они стоят на месте, совершенно не увеличиваясь.
После изучения результатов фолликулометрии, врач сможет сделать выводы о более благоприятных днях для зачатия и будущей беременности, или назначить необходимое лечение при выявлении каких-либо проблем у женщины
В зависимости от результатов фолликулометрии, лечащий доктор предпринимает необходимые меры в случае возникновения отклонений. Иногда нужно делать дополнительные обследования, чтобы окончательно укрепиться в причине сбоя. В дальнейшем, по показаниям, может назначаться лечение гормонами для стимуляции нужного процесса.
УЗИ – мониторинг на сегодняшний день пользуется хорошей репутацией, отзывы пациенток о фолликулометрии в большинстве случаев положительные.
Минус фолликулометрии в его графике, который нельзя нарушать. Это может создать определенные неудобства для современной женщины. Многократность исследования, тоже не совсем приятна, и самое больное – это материальный вопрос. Исследование требует определенных затрат. Но когда речь идет о рождении ребенка, никакая цена остановить будущих родителей не в состоянии.
Фолликулометрия позволяет наблюдать за ростом и созреванием фолликула до момента овуляции. Процедура имеет свои показания и сроки проведения. Особой подготовки это мероприятие не требует и никаких неудобств не создает. Нужные дни для фолликулометрии можно высчитать самостоятельно, но лучше оставить это на решение гинекологу.
Источник: http://ovulyaciyatut.ru/sovety/dni-follikulometrii.html
Фолликулометрия – определение овуляции с помощью УЗИ
Процесс фолликулогенеза начинается у девочки ещё внутриутробно на 6 неделе беременности ее матери. К моменту рождения в ее яичниках насчитывается около 1-2 миллионов примордиальных фолликулов. Большинство из них погибает, и лишь немногие участвуют в овуляции.
К моменту полового созревания насчитывается уже около 300 тысяч фолликулов. Из этого количества за весь период до климакса созреет только около 500 яйцеклеток. Определить, была ли овуляция в данном менструальном цикле, нам поможет такой метод УЗИ, как фолликулометрия.
В чем суть исследования
Фолликулометрия представляет собой наблюдение с помощью ультразвукового исследования за изменениями в яичниках в течение одного или нескольких менструальных циклов. Одновременно с этим регистрируется состояние эндометрия.
Этот метод позволяет оценить овариальный запас и определить наличие овуляции. С помощью него можно планировать дату зачатия, принимать решение о стимуляции и использовании вспомогательных репродуктивных технологий.
Существуют различные методы определения овуляции: это и измерение базальной температуры, и использование тест-полосок, и ультразвуковое исследование. УЗИ на разные дни цикла с проведением фолликулометрии – наиболее информативный способ регистрации овуляции. Он достаточно популярен благодаря своей простоте, безопасности, доступности и точности.
Кому надо делать
Фолликулометрия не является скрининговым или профилактическим исследованием. Она используется по показаниям, которыми является:
- Бесплодие. Отсутствие беременности в течение 12 месяцев и более при регулярной половой жизни без контрацепции.
- Нарушения менструального цикла. Нерегулярный менструальный цикл, промежутки между менструациями 40 дней и более, аменорея, скудные и/или короткие (1-2 дня) месячные, межменструальные кровянистые выделения.
- Наличие заболеваний, при которых может отсутствовать овуляция или иметь место другие нарушения менструального цикла (синдром склерополикистозных яичников, аденома гипофиза, недостаточность лютеиновой фазы цикла и др.).
- Уточнение овариального резерва перед проведением стимуляции овуляции, инсеминации спермой, экстракорпорального оплодотворения.
- Регистрация овуляции для планирования даты зачатия.
- Планирование пола будущего малыша.
- Определение овариального запаса для оценки способности к самостоятельному зачатию, к получению яйцеклетки при стимуляции овуляции, прогнозирования возраста менопаузы.
Как проводится
Процедура фолликулометрии ничем не отличается от стандартного проведения ультразвукового исследования органов малого таза. Для лучшей визуализации особенностей строения яичников ее рекомендуют выполнять трансвагинальным способом. При этом женщина ложится на спину с согнутыми в коленях ногами. Ей во влагалище вводится датчик, защищённый презервативом.
Изменения в яичниках можно наблюдать и с помощью трансабдоминального ультразвукового исследования. Во время его проведения женщина находится в положении на спине. Датчик перемешается по передней брюшной стенке. Для улучшения прохождения ультразвуковых волн используется специальный гель.
Выполнение фолликулометрии может быть затруднено из-за раздутых воздухом петель кишечника. Газ поглощает ультразвук, и яичники могут плохо визуализироваться, а в случае их маленького размера их можно даже не найти.
Поэтому за 2-3 дня до проведения процедуры необходимо соблюдать диету с исключением продуктов, повышающих газообразование в кишечнике (бобовые, чёрный хлеб, сдоба, сырые овощи и фрукты и др.) При выполнении УЗИ трансвагинальным доступом мочевой пузырь необходимо опорожнить.
Трансабдоминальный способ требует, чтобы женщина за 30-60 минут до процедуры выпила 1-1,5 литра воды для возникновения умеренного желания к мочеиспусканию.
О чем может рассказать исследование
Главной задачей фолликулометрии является установление наличия или отсутствия овуляции у данной женщины.
- Это исследование определяет время овуляции, что может помочь в выборе даты зачатия.
- При обследовании в течение цикла можно оценить процесс фолликулогенеза.
- Обращают внимание на наличие доминантного фолликула, на образование желтого тела после овуляции.
- Оценивают овариальный резерв.
- Параллельно с регистрацией изменений в яичниках ведут наблюдение за состоянием эндометрия в течение цикла.
Все вышеописанные факторы необходимо учитывать в программах вспомогательных репродуктивных технологий.
В какой день менструального цикла проводить
Ответить на вопрос «Когда делать фолликулометрию?» невозможно без знаний о том, какие изменения происходят в яичниках в течение менструального цикла. Данный вид исследования проводится заданное количество раз в необходимые периоды в зависимости от поставленных задач и целей.
Определяющим моментом для выбора дня исследования является то, что именно хочет увидеть врач у данной конкретной женщины. Поэтому для определения периода выполнения обследования надо руководствоваться назначениями врача, а не собственным желанием.
В норме между половым созреванием и менопаузой в яичнике на ультразвуковом исследовании обнаруживаются фолликулы диаметром 1-2 и более миллиметров. Они рассредоточены по яичниковой ткани в виде анэхогенных образований.
Каждая женщина рождается с определённым запасом примордиальных фолликулов, часть которых под воздействием гормонов превращается в доминантный фолликул и дает жизнь яйцеклетке. Они настолько малы, что на УЗИ их не видно.
Под влиянием фолликулостимулирующего гормона происходит рост и созревание 5-12 фолликулов. Из них до овуляции доживает один или два. Эти фолликулы носят названия преантральных и антрактных, их уже хорошо видно на УЗИ.
- Первое исследование может быть назначено на 2-3 день менструального цикла для оценки овариального резерва. В яичниках в этот период визуализируется определенное количество фолликулов диаметром от 2 до 8 мм. Их количество от 10 до 26 свидетельствует о хорошем овариальном запасе и благоприятном прогнозе при стимуляции овуляции.
- Второе обследование может быть назначено на 5-7 день от начала месячных. В яичниках обнаруживают 2-3 фолликула размером от 5 до 10 мм.
- Начиная с 10 дня менструального цикла, УЗИ проводят для регистрации созревания доминантного фолликула и установления факта свершившейся овуляции. Доминантный фолликул на этом этапе уже должен быть выражен. Его рост в этот период активный и составляет 2-4 мм в сутки. Доминантный фолликул достигает размера 20-25 мм в диаметре перед овуляцией.
- Для подтверждения свершившейся овуляции УЗИ производят каждые два дня. О ней свидетельствует образование неправильной формы на месте доминантного фолликула и небольшое количество жидкости в позадиматочном пространстве.
- Следующий осмотр можно провести на 21-23 день менструального цикла (при 28-дневном цикле). В яичнике на месте доминантного фолликула определяется желтое тело. Его размеры составляют 15-20 мм. Желтое тело продуцирует прогестерон, способствующий сохранению беременности.
Оценка результатов
По полученным результатам с помощью фолликулометрии можно сделать вывод о работе яичников. Эти данные помогут врачу понять, может ли женщина сама зачать ребёнка либо необходимо применение вспомогательных репродуктивных технологий, найти причину нарушений менструального цикла и бесплодия.
При нормальной работе яичников на УЗИ отмечается образование доминантного фолликула, который впоследствии лопается, высвобождая яйцеклетку, и на его месте образуется желтое тело. Отклонениями работы яичников являются:
- Персистенция фолликула. Это происходит, когда по каким-то причинам он не лопнул и на его месте не образовалось желтое тело. Такое состояние сохраняется до следующего менструального цикла.
- Лютеинизация неовулировавшего фолликула. В этом случае на УЗИ не регистрируется овуляция, а фолликул превращается в желтое тело.
- Атрезия фолликула. В этом случае он не лопается и постепенно сморщивается и рассасывается, признаков овуляции и желтого тела на УЗИ не находят.
- Образование функциональной фолликулярной кисты. Фолликул, не разорвавшись в середине цикла, продолжает дальше активно расти и достигает размеров от 25 до 100 мм в диаметре.
- Киста желтого тела. Она образуется на месте овулировавшего фолликула вместо желтого тела.
Вопрос, сколько должно быть фолликулов на УЗИ у женщины репродуктивного возраста, чрезвычайно важен. Это количество указывает на возможность к самостоятельному зачатию, определяет успешность и риски стимуляции овуляции, прогнозирует возраст наступления менопаузы.
В норме должно выявляться10-26 фолликулов на 2-3 день менструального цикла. Фолликулярный аппарат не выражен при их количестве менее 4.
Эта ситуация говорит об очень низкой вероятности наступления самостоятельной беременности и отсутствии или слабом эффекте от стимуляции овуляции.
Заключение
При анализе данных фолликулометрии следует иметь в виду, что часть циклов у женщины в норме ановуляторные. Поэтому зачастую исследование проводится в течение нескольких циклов. По результатам исследования в случае отклонения от нормы пациентке может быть предложено гормональное лечение, стимуляция овуляции или применение экстракорпорального оплодотворения.–
(Оцените статью первым!)
Загрузка…
Источник: https://UziKab.ru/mochepolovaya/uzi-follikulometriya.html
В погоне за овуляцией: фолликулометрия
На сегодняшний день на вооружении у женщин есть множество методов отслеживания овуляции, одним из которых является фолликулометрия. Она представляет собой ультразвуковой мониторинг роста фолликулов и дальнейшей их трансформации в желтое тело. При необходимости, исследуется и толщина эндометрия в каждой фазе менструального цикла.
К УЗИ-мониторингу овуляции прибегают для установления факта и даты овуляции при планировании беременности на фоне частых ановуляторных или нерегулярных циклов, а также при различных гормональных нарушениях, не позволяющих использовать другие методы определения овуляции. Кроме того, всегда используется фолликулометрия при стимуляции овуляции и экстракорпоральном оплодотворении.
Когда начинать фолликулометрию?
Обычно рекомендуется проводить первый сеанс УЗИ на 8-10 день менструального цикла из расчета, что он продолжается ровно 28 дней. Почему именно в эти дни? И что делать тем, у кого цикл короче или, наоборот, длиннее? На рисунке показаны изменения, происходящие в матке и яичниках на протяжении всего менструального цикла.
В первые дни цикла фолликулы только начинают свое развитие, и самые крупные из них имеют диаметр порядка 2 мм.
На этом этапе нельзя оценить произойдет ли овуляция, зато можно выявить фолликулярную кисту – неовулировавший фолликул, оставшийся с прошлого цикла и продолжающий свой рост.
Если же первичное УЗИ проводится непосредственно накануне овуляции, то кисту можно легко спутать с доминантным фолликулом.
Как известно, длина цикла изменяется за счет первой фазы, при этом продолжительность второй всегда остается постоянной и составляет (в норме) 13-14 дней.
В связи с этим, женщинам с регулярным, но более длинным или коротким циклом нужно отправляться на первое УЗИ не на 8-10 день цикла, а приблизительно за 4-6 дней до предполагаемой овуляции. Частоту и количество сеансов определит врач.
Обычно бывает достаточно 2-3 посещений кабинета УЗИ с интервалом в 2-3 дня.
В случаях, когда имеют место продолжительные нерегулярные циклы, начинать фолликулометрию следует через 3-5 дней после окончания менструации.
Врач будет проводить не только мониторинг фолликулов, но и контроль эндометрия по УЗИ. Это поможет точнее определить причину задержки и поставить верный диагноз.
В этом случае количество и частота процедур варьируются индивидуально.
Классическая картина ультразвукового мониторинга
Если ориентироваться на классический цикл, то на 8-10 день уже можно увидеть один (реже 2 и более) доминантный фолликул диаметром 12-15 мм, в то время как другие имеют значительно меньшие размеры.
Далее он продолжает увеличиваться на 2-3 мм в день и к моменту овуляции может достигать 18-25 мм в диаметре. Эндометрий к этому моменту имеет трехслойную структуру и толщину около 10-12 мм.
Затем происходит выброс лютеинизирующего гормона, и яйцеклетка выходит с небольшим количеством фолликулярной жидкости в брюшную полость.
На произошедшую овуляцию указывает дальнейшее «исчезновение» или уменьшение доминантного фолликула и деформация его стенок, а также наличие жидкости в дугласовом пространстве.
Позднее, на 15-18 день цикла, в месте овуляции можно увидеть желтое тело диаметром 15-20 мм, имеющее неправильную форму и неровные контуры. С каждым днем его размеры уменьшаются, и накануне менструации оно, как правило, плохо визуализируется или не определяется вовсе.
Эхоплотность эндометрия в эти дни равномерно повышается, трехслойная структура сменяется однородной.
Возможные варианты ановуляции
Если доминантный фолликул сначала растет, но затем останавливается в развитии (персистенция) или регрессирует (атрезия), значит, овуляция не произошла. В позадиматочном пространстве отсутствует свободная жидкость, нет желтого тела, секретирующего прогестерон, поэтому уровень этого гормона в крови будет соответствовать первой фазе цикла.
Случается, что яйцеклетка не выходит из-за преждевременного выброса лютеинизирующего гормона, при этом фолликул «спадается», а уровень прогестерона в крови соответствует второй фазе цикла. Такой эффект называется лютеинизацией фолликула. Существует также вероятность, что ни один из множества фолликулов не «дорастет» до размеров доминантного. Такой цикл тоже будет ановуляторным.
Таким образом, фолликулометрия не заменяет измерение базальной температуры, гормональные исследования и тесты на овуляцию, а, напротив, в комплексе с ними позволяет получить более полную картину процессов, протекающих в репродуктивных органах женщины. А своевременная постановка правильного диагноза и назначение эффективного лечения – это еще один шаг на пути к материнству.
Источник: https://www.babyplan.ru/biblioteka/analizy-i-obsledovaniya/v-pogone-za-ovulyatsiej-follikulometriya/
Фолликулометрия: как проводится, на какой день цикла делать, что показывает расшифровка результатов?
К сожалению, быстро забеременеть получается не у всех женщин. Иногда при планировании беременности гинеколог назначает проведение фолликулометрии – безопасного и безболезненного исследования. Что это такое и в каких случаях нужно к нему прибегать? Как подготовиться к диагностике, как она проходит и насколько точна? Получится ли у женщины провести расшифровку результатов самостоятельно?
Суть фолликулометрии и показания к процедуре
Сегодня этот метод является одним из наиболее точных для определения овуляторной фазы и увеличения шансов на беременность.
Вычисление дней овуляции очень важно для женщин, которые долго не могут забеременеть или имеют нерегулярный менструальный цикл.
Фолликулометрия в основном применяется в центрах планирования семьи, но используется и в целях диагностирования различных патологий. Исследование назначается при таких показаниях:
- гормональные нарушения;
- наличие гинекологических болезней, не позволяющих забеременеть;
- ановуляция;
- необходимость проведения оценки менструального цикла;
- отсутствие в течение года беременности при регулярном сексе;
- сниженный объем выделений при менструации;
- длительный менструальный цикл (40 дней и более);
- бесплодие невыясненной этиологии;
- необходимость оценки работы яичников;
- отслеживание динамики лечения;
- желание женщины повысить или уменьшить вероятность многоплодной беременности.
Данный метод диагностики позволяет оказать влияние и на пол ребенка: считается, что половой акт в день овуляции повышает шансы на зачатие мальчика, а за несколько суток до нее – девочки. Фолликулометрию часто применяют при стимулировании овуляции, когда женщину готовят к ЭКО.
В какой день цикла проводится узи?
Для достоверной оценки состояния работы половых органов и определения благоприятного времени для оплодотворения яйцеклетки следует вовремя начать диагностику. В какой день врач назначит фолликулометрию, зависит от месячного цикла. Если он у женщины приближен к идеальному, т. е. составляет 28 дней, первое УЗИ делается на 8–10 сутки после начала менструации.
Приблизительный протокол исследования при 28-дневном цикле выглядит так:
| Этапы диагностики | День проведения фолликулометрии | Состояние фолликула и слизистого слоя матки в номе |
| 1 | 8–10 | Обнаруживается несколько фолликулов диаметром 5–6 мм. Эндометрий однородный толщиной 3 мм. |
| 2 | 10–11 | Можно увидеть доминантный фолликул диаметром до 10 мм, который ежесуточно увеличивается на 3–4 мм. |
| 3 | 12–13 | Диаметр фолликула составляет до 25 мм, толщина слизистой матки – 10 мм. |
| 4 | 15–17 | Происходит овуляция. |
| 5 | На следующий день после овуляции | Образуется желтое тело, эндометрий становится толще (до 13 мм). |
При более коротком или длинном цикле дату исследования вычисляют индивидуально.
Для начала определяют предполагаемую дату выхода яйцеклетки в фаллопиеву трубу, для этого от количества дней цикла нужно отнять продолжительность его второй фазы, которая составляет 13–14 суток.
Например, цикл длится 33 дня: 33 – 14 = 19 (предполагаемая дата овуляции). В первый раз на процедуру нужно прийти за 5–6 суток до овуляции: 19 – 6 = 13, т. е. диагностика назначается на 13-е сутки цикла.
Требуется 4–6 посещений врача для отслеживания работы яичников. Исследования проводятся каждые 2–3 дня или ежедневно. Главная задача обследования – зафиксировать день овуляции. Если этого не происходит, то диагностику продолжают до начала следующих месячных.
Каким образом делают фолликулометрию?
УЗИ проводится как обычно, не вызывает неприятных ощущений и длится недолго. Фолликулометрию делают двумя способами:
- Трансабдоминально, т. е. с применением привычного для всех сканера для УЗИ – диагностику проводят через брюшную стенку. Пациентка ложится на спину, оголяя участок живота от пупка до лобка. На кожу наносят специальный гель для улучшения контакта и хорошей визуализации. Специалист проводит сканером по животу, компьютер обрабатывает ультразвуковые сигналы, выводит на монитор изображение и выдает результат.
- Трансвагинально – с применением вагинального датчика. Пациентка укладывается на кушетку без нижнего белья, сгибает ноги в коленях и разводит их в стороны. На удлиненный сканер надевают презерватив, после чего вводят его во влагалище. Сканер располагается близко к яичникам и матке. Визуализация и расчеты производятся аналогично.
После окончания процедуры специалист выдает женщине распечатанные результаты обследования, а заключение делает лечащий врач. Сегодня фолликулометрия часто применяется в гинекологии – это точный и простой способ определения даты овуляции.
Как подготовиться к обследованию?
Подготовка к процедуре не требуется, однако на все время обследования женщине придется отказаться от употребления некоторых продуктов: капусты, бобовых, молока, черного хлеба, газированных напитков и т. д., поскольку они усиливают газообразование в кишечнике, что мешает визуализации фолликулов. Рекомендуется также исключить алкоголь.
Фолликулометрию лучше проводить в утренние часы, спустя 1–2 часа после завтрака. Иногда специалисты выписывают легкое слабительное, которое пациентка должна принять утром.
С собой в диагностический центр нужно взять литр воды, постепенно выпивая ее за 40 минут до УЗИ, чтобы мочевой пузырь наполнился.
Если же диагностика проводится трансвагинальным способом, женщина должна помочиться и подмыться перед процедурой.
Иногда для точности исследования врач рекомендует сделать проверку двумя способами. В этом случае пациентка выпивает воду для наполнения мочевого пузыря, ей делают УЗИ, после чего она мочится и специалист проводит повторное исследование половых органов.
Что покажет результат исследования?
Иногда фолликулометрия не может быть единственным исследованием для постановки диагноза – параллельно проводится проверка уровня половых гормонов и щитовидной железы. При нормальной овуляции УЗИ показывает такую картину:
- перед выходом яйцеклетки образуется 1–2 доминантных фолликула диаметром 15–25 мм;
- фолликул лопается;
- появляются признаки желтого тела и немного свободной жидкости сзади матки.
Однако при расшифровке результатов специалист может указать и другой диагноз, при котором зачатие невозможно или маловероятно. Наиболее часто встречающиеся заключения диагностики:
| Диагноз | Визуализация на УЗИ |
| Персистирующий фолликул | Яйцеклетка созревает, но фолликул долго не лопается. В полости за маткой нет свободной жидкости, желтое тело отсутствует. |
| Киста фолликула | Нет желтого тела и жидкости позади матки, диаметр фолликула более 25 мм. |
| Отсутствие развития фолликула | Фолликулы есть, но не растут. Параллельно анализ на гормоны показывает низкий уровень прогестерона. |
| Регрессия фолликула | Доминантный фолликул почти достигает размеров овуляторного, а затем уменьшается. |
| Лютеинизация фолликула | Фолликул образуется, но не овулирует. На его месте появляется желтое тело. |
Фолликулометрия позволяет выявить даже незначительные отклонения и провести лечение или рекомендовать ЭКО. Важно понимать, что исследование не может зафиксировать момент, когда яйцеклетка выходит в фаллопиеву трубу, – она слишком мала. Специалист подтверждает это только по косвенным признакам.
Источник: https://VseProRebenka.ru/planirovanie/opredelenie-beremennosti/uzi-follikulometriya.html


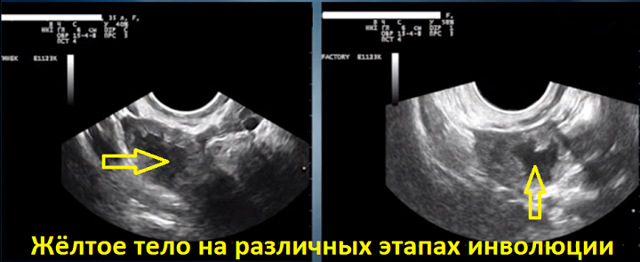 Жёлтое тело – временная железа, образующаяся на месте доминантного фолликула после овуляции
Жёлтое тело – временная железа, образующаяся на месте доминантного фолликула после овуляции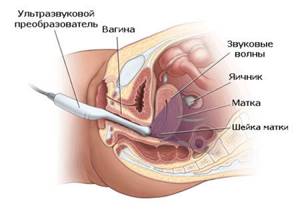
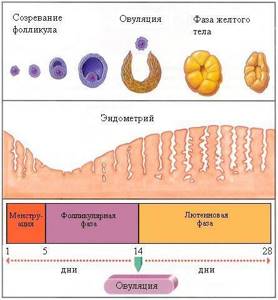 Обычно рекомендуется проводить первый сеанс УЗИ на 8-10 день менструального цикла из расчета, что он продолжается ровно 28 дней. Почему именно в эти дни? И что делать тем, у кого цикл короче или, наоборот, длиннее? На рисунке показаны изменения, происходящие в матке и яичниках на протяжении всего менструального цикла.
Обычно рекомендуется проводить первый сеанс УЗИ на 8-10 день менструального цикла из расчета, что он продолжается ровно 28 дней. Почему именно в эти дни? И что делать тем, у кого цикл короче или, наоборот, длиннее? На рисунке показаны изменения, происходящие в матке и яичниках на протяжении всего менструального цикла.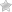

![Лейкоциты в кале у грудного ребенка [норма, причины]](https://zdoroviecrimea.ru/wp-content/cache/thumb/d72273619_150x95.jpg)


