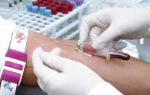
После родов молодым мамам рекомендуют провести скрининг новорожденного. И практически у каждой возникает вопрос скрининг новорожденных в роддоме что это? Далее мы постараемся вам как можно подробнее рассказать о таком методе исследования на таком раннем сроке жизни ребенка.
Бытует мнение о том, что данная диагностика является самой эффективной и результативной для диагностики заболеваний передающихся через гены еще в неонатальном периоде.
Как бы грустно не звучало, но генетических заболеваний существует очень много, и рекомендовано проводить диагностику пяти патологий которые выбираются по распространению заболевания и по степени тяжести болезни.
Также в учет берут возможность получения правильных результатов анализов, и применять эффективное лечение. На территории Российской Федерации скрининговое исследование является обязательным для любого новорожденного ребенка, и так продолжается уже в течение последних 15 лет.
Какие существуют условия для проведения исследования и в какие сроки?
- Любой будущей маме, которая вот-вот готовится стать мамой, интересно какая же процедура будет проводиться с ее ребенком, и в какие сроки ее будут делать.
- Скрининг неврождённых в роддоме проводят на 4 день после рождения, с условием того, что ребенок был доношен и рожден в установленные врачом сроки.
- Если малыш был не доношен, данную процедуру сделают спустя неделю или более после его рождения, а если ребенка с мамой выписали раньше, тогда скрининг проводят на дому или же в поликлинике по месту жительства.
Раньше положенного срока делать процедуру скрининга не рекомендуется, так как результаты, полученные всего после 2-3 дней жизни малыша, будут ложными.
Рекомендуется сдавать анализ в течение первых десяти дней от рождения.
Также стоит знать о том, что чем раньше выявить нарушение со стороны обмена веществ малыша, тем более вероятность положительного прогноза на будущее.
Со временем мы разобрались, теперь отвечаем на вопрос, что собой представляет собственно сама процедура. У новорожденного ребенка на анализ берется периферийная кровь, которая собирается из пятки малыша, не зря второе название исследования – пяточный тест.
Далее добытая кровь лаборантом наносится на пять отдельных кружочком из фильтрованной бумаги. Скрининг проводится обязательно натощак, а также просят не кормить дитя за три часа до процедуры.
Скрининг новорожденного в роддоме: на какие болезни проводится исследование?
В России с помощью скрининга диагностирует те врожденные заболевания, которые поддаются лечению или хотя бы есть возможность уменьшить их степень тяжести еще на раннем сроке выявления болезни.
Советуем также почитать: Домашние роды
Чаще всего эти заболевания связанны с обменом веществ, а вот допустим такая болезнь, которая возникает из-за нарушения хромосом — «Синдром Дауна», скрининоговым исследованием не диагностируется.
Российскими врачами вашему новорожденному ребенку с помощью скрининга могут поставить такие диагнозы:
- Гипотиреоз – нарушение выработки гормонов щитовидной железой. Заболевание тяжелое и несет за собой такие же последствия, а именно:
- Задержка в развитии «физическом и психическом».
По статистике на 5 000 новорожденных детей, в одном случае диагностируется гипотиреоз, который был передан наследственно, и чаще всего заболевание обнаруживается у детей женского пола.
Вероятность того, что заболевание удастся вылечить полностью, после того как еще в неонатальном периоде с помощью скрининга будет установлен данный диагноз, высокая. Для этого ребенку будет назначена гормональная терапия и другие методы лечения.
Муковисцидоз – нарушение в выработке секрета в легких и пищеварительном тракте. Та жидкость, которая выделяется клетками, является слишком густой, что приводит к нарушению работы легких, поджелудочной железы и печени.
Это заболевание является часто встречаемым, и из двух – трех тысяч малышей, с помощью скрининга, данное заболевание обнаруживается у одного. Но, не стоит слишком переживать, так как чем раньше будет установлен данный диагноз, тем быстрее начнется лечение, а значит, шанс у ребенка быть полностью здоровым велик.
Фенилкетонурия – заболевание, передающееся по генам, но является редким. Во время данного заболевания появляется нарушения выработки фермента, который служит, дабы уничтожать кислоту фенилаланина.
Продукты распада этого вещества действуют на организм очень негативно и им свойственно накапливаться в крови человека. От этого появляются нарушения в работе ЦНС, мозга и возникают судороги.
Данное заболевание диагностируется у одного ребенка на пятнадцать тысяч, но, не смотря на то, что оно редкое, оно является очень серьезным. Дабы не появились осложнения, вызванные фенилкетонурией, необходимо придерживаться диеты, которая не допустит попадание финилаланина в организм.
Адреногенитальный синдром – этот синдром включает в себя группу разных генетических заболеваний, которые появляются в связи с нарушения выработки кортизола. Данное заболевание несет за собой некие последствия, а именно:
- Плохо развиваются половые органы;
- Плохое влияние на почки, сердце, сосуды;
- Случаются случаи с летальным исходом «при не своевременной медицинской помощи».
Советуем также почитать: Развитие младенца
Болезнь встречается достаточно редко, приблизительно один больной на 15 тысяч. Лечение – прием гормональных препаратов на протяжении всей жизни.
Галактоземия – появляется данное заболевание из-за нехватки фермента, который отвечает за расщепление галактозы. Галактоза же, в свою очередь, в организм попадает вместе с глюкозой и лактозой. Все симптомы, которые относятся к данному заболеванию, появляются не сразу, от рождения ребенок выглядит абсолютно здоровым малышом.
- Но спустя недели появляется рвота, аппетит отсутствует, во время анализов в моче находят белок, также ребенок отекает и возможно появление желтухи.
- Болезнь несет за собой опасные последствия, например, функции печени терпят серьезных нарушений, острота зрения также нарушается, развивается ребенок медленно как в физическом плане так и в интеллектуальном.
- Галактоземия является самым редким заболеванием, которое можно диагностировать, проведя скрининговое исследование, и судя по статистике, на тридцать тысяч новорожденных малышей у одного диагностируется галактоземия.
- Лечится данное заболевание с помощью строгой диеты, из которой исключают любые продукты содержащие лактозу.
В общем, болезней, которые связаны с нарушением обмена веществ или метаболизма насчитывают около 500.
Но в каждой определенной стране с помощью скрининга новорожденных диагностируется разное количество генетических болезней, возьмем например Германию, в этой стране врачи с помощью скрининга могут диагностировать 14 болезней, а вот, например, в Соединенных Штатах Америки диагностируют аж 40 заболеваний.
В России же диагностируют всего пять патологий, которые считаются самыми опасными и развиваются с самого раннего возраста ребенка. Но также есть случаи, когда делают исключение, и вместо пяти заболеваний диагностируют до шестнадцати, это в том случае если малыш находится в группе риска.
Данная процедура вызвала разные мнения со стороны родителей, например те, кто пережил ситуацию, когда их малышу поставили положительный результат на ту или иную болезнь, но это оказалось ложным, не рекомендуют другим проводить такую процедуру.
Но другие родители, у которых ребенок оказался действительно больным на генетическое заболевание, и с помощью скрининга диагноз был вовремя поставлен благодарны. Ведь вовремя поставленный диагноз может спасти не одну новую жизнь.
Отвечаем на вопросы
Поэтому мы хотим вам ответить на 5 вопросов, которые очень часто звучат из уст обеспокоенных родителей:
Спустя какое время результат диагностики будет у нас?
Анализ скрининга проводится в течении 21 дня. Если у вашего ребенка результат отрицательный – вас об этом не уведомят, ну так случается часто. Но не беспокойтесь, эти данные в обязательном порядке записываются в медкарту новорожденного.
Советуем также почитать: Диастаз после родов
Ежели получен положительный результат скрининга, тогда вас обязательно об этом проинформируют. Вам позвонят и направят на еще один повторный анализ, дабы подтвердить или же наоборот опровергнуть результат первого анализа.
На такое заболевание как муковисцидоз положительные ложные результаты анализа встречаются чаще всего.
Повторный скрининг подтвердил первый результат. Что делать?
После того как первый результат был подтвержден на втором скрининге, родителей ребенка направляют на консультацию к врачу генетику.
Врач в свою очередь направляет малыша на другие обследования, а именно – ДНК-диагностика, копрограмма, и проводится анализ сухого пятна крови.
Если есть подозрение на заболевание муковисцидоз, ребенка направляют на потовый тест. В результате всех обследований делается вывод, если все-таки диагноз подтвержден – врач обдумывает схему лечения, а если не подтвержден – отпускают домой.
Проводят ли скрининг новорожденных дома?
Да, такое возможно. Случается так, что ребенка с мамой выписали на 3 день после родов, либо же по другим причинам в роддоме не провели скрининг, тогда процедура проводится дома либо в поликлинике.
Если же на дому или в поликлинике не получается сдать анализ, тогда есть возможность воспользоваться услугами платной лаборатории.
Результаты скрининга – насколько они достоверны?
То, насколько достоверны будут результаты скрининга, зависит от соблюдения некоторых правил.
Ребенка нельзя кормить за 3 часа до анализа и проводить скрининг нужно в определенные сроки. Но никто не ставит диагноз сразу после первого полученного положительного результата.
Так как случаи бывают разные, и положительные результаты не всегда являются таковыми. Также как и отрицательные результаты не всегда правдивые, а это несет за собой ряд последствий, так как болезнь будет развиваться, и проявляться в виде симптомов.
Есть ли право отказаться от проведения скрининга?
Да, таково право у родителей есть, но это все накладывает на них ответственность за свое решение.
Родителям предоставляют документ, который свидетельствует об отказе от процедуры скрининга новорожденного. Данная бумага вклеивается в медицинскую карту ребенка.
Отметим то, что если отказ родителями не будет подписан, то работники медучреждения будут звонить и приходить домой к семье, и просить родителей пройти процедуру.
Источник: https://2poloski.com/skrining-novorozhdennyx-v-roddome/
Скрининг новорожденных: что это и как проводится
Многие мамы переживают за здоровье своего еще не рожденного малыша, даже если данные УЗИ образцово-показательны.
И хотя осмотр новорожденного неонатологом приносит успокоение, окончательно убедиться, что кроха здоров и ему ничего не угрожает, можно только при помощи скрининга новорожденного.
Скрининг новорожденного проводят на 4–5 сутки жизни ребенка в роддомах многих стран мира (РФ, США и др.). Как проводится это исследование, какие нарушения оно позволяет выявить и какие еще виды обследования проводят новорожденному, вы узнаете из данной статьи.
Как и зачем проводят неонатальный скрининг
Неонатальный скрининг новорожденных — это «пяточный тест», для которого из пяточки малыша берут кровь на 4-й день жизни доношенного ребенка и на 7-й день и позже – у недоношенного малыша.
Любой новорожденный малыш внешне выглядит абсолютно беззащитным и хрупким, к тому же кроху нельзя кормить на протяжении 3 часов до сдачи анализа, поэтому часто молодые мамы довольно негативно относятся к предложению медицинских работников провести данный скрининг.
Кроме того, достаточно часто маму с ребенком выписывают на 3-й день, поэтому проходить неонатальный скрининг предлагают в поликлинике по месту жительства.
Однако не в каждой поликлинике этот анализ крови отправляют на исследование самостоятельно, то есть отвозить кровь в определенную лабораторию приходится самим родителям.
И мамы начинают сомневаться – а так ли нужен этот анализ, или можно обойтись без него?
«Пяточный тест» — это анализ на наследственные заболевания, которые не проявляют себя на начальном этапе жизни, но которые очень важно вовремя диагностировать и лечить. В настоящее время известно около 500 заболеваний, которые связаны с нарушением обмена веществ, и многие из них передаются генетически.
В нашей стране неонатальный скрининг бесплатно проводится на 5 таких заболеваний, а в случае принадлежности ребенка к группе риска (если некоторые заболевания были у родственников) список диагностируемых болезней можно расширить до 16.
В Германии скрининг проводят на 14 заболеваний, а в США таким образом диагностируют более 40 болезней.
Самое страшное в самой процедуре – обиженный плач уколотого в пятку малыша (место укола предварительно протирается смоченной в спирте стерильной салфеткой).
Берущая анализ медсестра слегка надавливает на пяточку в месте прокола и прикладывает ножку крохи к специальному тест-бланку (тест-бланк – это бланк с пятью пропитанными реактивами кружками, на которые наносится кровь).
Затем мама утешает ребенка, а медсестра заполняет бланк, указывая данные малыша, вес и т.д.
Важно: анализ, который взяли раньше 4-го дня жизни, может быть как ложноположительным, так и ложноотрицательным.
Исследование крови на генетические заболевания проводятся около 3 недель. Отрицательные результаты анализа не сообщают, а просто заносят полученные данные в карточку новорожденного. При положительном результате родителям перезванивают из поликлиники и просят прийти и сдать анализ повторно.
Положительные результаты встречаются нечасто, ложноположительным чаще всего бывает анализ на муковисцидоз.
Развитие и навыки малыша в один месяц
Какие заболевания выявляют при помощи скрининга
Скрининг, проведенный у новорожденных, позволяет выявить:
- Фенилкетонурию – редко встречающееся наследственное заболевание, при котором нарушается метаболизм фениланина (протеиногенной аминокислоты, которая выявлена в составе белков у всех живых организмов). При данном заболевании фенилаланин не трансформируется в тирозин так, как это происходит в норме, а накапливается в организме. Накапливаются и его токсические продукты, вызывающие тяжелое поражение центральной нервной системы и приводящее к нарушению умственного развития. К счастью, это наследственное заболевание успешно лечится, главное – своевременно его диагностировать. Ребенку с фенилкетонурией назначается специальная диета, ограничивающая попадание в организм фениланина. Запрещены продукты, содержащие животный белок (мясо, рыба, молочные продукты). Частично исключается и растительный белок. Для восполнения дефицита белка используют специальные аминокислотные смеси без фенилаланина. Диету необходимо соблюдать до полового созревания. При атипичных формах вводятся препараты тетрагидробиоптерина (можно заменять синтетическими аналогами). Поздно начатое лечение прекращает развитие заболевания, но оно не способно устранить уже развившиеся необратимые изменения ткани мозга.
- Галактоземию, которая также является наследственно обусловленным патологическим нарушением метаболизма. При данном заболевании из-за мутации структурного гена нарушено преобразование галактозы в глюкозу. Поскольку заболевание может быть выражено в различной степени, симптомы (увеличение печени, желтуха, рвота и отказ от еды, неврологическая симптоматика) могут наблюдаться с первых дней жизни или практически отсутствовать (наблюдается склонность к хроническим болезням печени). Иногда единственным симптомом является непереносимость молока. Заболевание, протекающее в классической форме, угрожает жизни ребенка, поэтому требует безотлагательного лечения.
- Муковисцидоз — заболевание, при котором нарушается работа целых систем организма. Возникающий вследствие генетической мутации муковисцидоз приводит к тяжелым нарушениям работы органов дыхания и поражениям желез внешней секреции. Болезнь может затрагивать в основном дыхательную систему – при данной форме вырабатываемый железами секрет становится вязким, и это провоцирует развитие хронических заболеваний дыхательной системы (бронхит, диффузный пневмосклероз). Муковисцидоз может протекать также преимущественно в кишечной форме из-за недостаточной секреции ЖКТ (наблюдается вздутие живота, сухость во рту, боли в животе и частая дефекация, гипотрофия и др.). Возможна смешанная и атипичные формы, а также мекониевая непроходимость вследствие отсутствия у больных детей фермента трипсина, который расщепляет белки и пептиды. При любой форме муковисцидоза больные нуждаются в специфическом питании, а также в своевременно начатом лечении (его отсутствие достаточно быстро приводит к летальному исходу).
- Врожденный гипотиреоз – патологию щитовидной железы, которая заключается в полной или частичной потере ее функций. В результате дисфункции щитовидной железы у детей тормозится деятельность всех органов и систем организма, включая умственное развитие, снижаются обменные процессы и возникают трофические расстройства (нарушения клеточного питания). Благодаря своевременно начатой пожизненной заместительной гормонотерапии удается добиться нормализации состояния малыша и поддерживать это состояние в дальнейшем.
- Адреногенитальный синдром – дисфункцию коры надпочечников, обусловленную генетически определенным нарушением активности некоторых ферментов или их отсутствием. Под данным названием объединена группа нарушений, проявление которых зависит от вида мутации. Наиболее распространенным вариантом является вирильная форма, при которой кора надпочечников вырабатывает в избыточном количестве андрогены (мужские половые гормоны). При данной форме у мальчиков наблюдается синдром преждевременного полового развития, а у девочек — ложный женский гермафродитизм (наружные половые органы в разной степени напоминают мужские). При сольтеряющей форме при отсутствии лечения возникает диарея, не связанная с приемами пищи рвота, а артериальное давление снижается. В результате развивающегося нарушения водно-солевого баланса нарушается и сердечная деятельность, что приводит к летальному исходу. Гипертоническая форма, сопровождающаяся сильной андрогенизацией и повышением давления, наблюдается редко. Лечение — постоянная заместительная гормонотерапия.
Все эти заболевания при своевременно начатом лечении поддаются коррекции, что позволяет нормализовать качество жизни ребенка.
Что такое аудиоскрининг
Аудиоскрининг новорожденных – это обследование, которое проводят всем детям до выписки из роддома. До 2008 года этот тест массово не проводили, но так как развитие ребёнка связано с развитием речи, а для развития речи необходимо нормально слышать голоса родителей, такое исследование сейчас является обязательным.
Аудиологический скрининг новорожденных проводится при помощи портативного прибора – аудиометра, который снабжен гибким зондом. В процессе обследования в ушко малыша вводится зонд, на который предварительно надевается ушной вкладыш. По зонду в ушко крохи передаются звуковые импульсы, генерируемые прибором.
Расположенные в ухе и улавливающие звуковые колебания наружные волосковые клетки в ответ на звуковое раздражение генерируют собственные колебания (это явление называется отоакустической эмиссией).
Отоакустическая эмиссия позволяет установить, слышит ли малыш нормально данным ухом — чувствительным микрофоном на зонде улавливаются колебания волосковых клеток, и этот сигнал передается в регистрирующую часть прибора.
Процедура безопасна и безболезненна.
Этот скрининг проводят для новорожденных в роддоме на 3 – 4- день жизни, поскольку у новорождённого явление отоакустической эмиссии проявляется только после 2 суток жизни.
Этот тест у новорожденных может быть ложноотрицательным, если:
- В ухе крохи присутствует первородная смазка, слизь или кровь;
- Ребенок беспокоится во время проведения процедуры.
Для того чтобы результат был достоверен, малыш должен быть сыт и спокоен. Так как кроха в бодрствующем состоянии преимущественно сосет грудь, а это создает помехи для регистрации импульсов, проводить обследование желательно во время сна.
Результат обследования указан в выписке из роддома.
Отрицательный результат не означает, что малыш страдает тугоухостью или глухой.
Для деток с отрицательным результатом данное обследование проводится в месячном возрасте в поликлинике по месту жительства (там же и в те же сроки проводят обследование малышам, которых по какой-то причине не обследовали в роддоме).
Вторичный отрицательный результат также не является диагнозом – это повод отправить кроху к врачу-сурдологу для полного аудиологического обследования.
Другие виды обследований
Обследования у узких специалистов традиционно проводятся для всех новорожденных в поликлинике по месту жительства при плановом посещении педиатра. Если имеются подозрения на наличие каких-либо патологий, осмотр проводится раньше.
Кроме того, по показаниям в первый месяц жизни проводят также УЗИ-скрининг. Это исследование позволяет оценить:
- Состояние тазобедренных суставов и выявить дисплазию или вывих бедра. Отсутствие коррекции этих нарушений до годовалого возраста приводит к хромоте и инвалидности и устранить патологию у подросшего малыша можно только хирургическим путем. Раннее лечение позволяет избежать хирургического вмешательства и позволяет крохе нормально развиваться.
- Состояние головного мозга (процедура также называется нейросонографией). Нейросонография помогает выявить перинатальную патологию ЦНС, по результатам которой врач подбирает методику лечения, обеспечивая нормальное развитие малыша.
И генетический скрининг, и другие обследования позволяют приступить к коррекции нарушений в первые дни и месяцы жизни малыша, что очень важно для его нормального физического и психического развития, а иногда и жизни.
Вам также может понравиться
Источник: https://KrohaPuzz.ru/zdorovie-malisha/skrining-novorozhdennih.html
Аудиологический скрининг новорожденных
Начиная с 2008 года, все родившиеся малыши подвергаются новому скринингу — проверке слуха при помощи специального прибора. Ее проводят на третий или четвертый день после появления на свет малыша или перед тем, как выписать его из роддома. Противопоказаний эта процедура не имеет. В возрасте до года проводят его в два этапа.
Этапы скрининга
На первом производят регистрацию отоакустической эмиссии еще в родильном отделении. На втором этапе проводят его в детской поликлинике, где ребенок стоит на учете по месту регистрации. Его проводят, если по каким-то причинам не была проведена проверка сразу после рождения или информация о ней не внесена в карточку.
Данная процедура необходима для своевременного определения нарушений слуха с целью оказания необходимой помощи в лечении.
Если у ребенка присутствуют даже малейшие нарушения слуха, то это будет способствовать сложностям в его дальнейшем развитии. Ведь он не сможет понимать речь, говорить правильно, слышать окружающих людей и звуки.
При небольшом отклонении в этой области будут происходить нарушения в формировании первичных слуховых и речевых центров мозга.
Имеются данные, что при нарушении слуха у детей самыми эффективными программами являются те, которые начаты еще до достижения возраста шести месяцев. Поэтому очень важное значение имеет проведение этого мониторинга в первые дни жизни.
Как проводится данное исследование?
Новорожденному неонатолог с помощью специального прибора проводит автоматическую регистрацию отоакустической эмиссии. Перед проведением манипуляций необходимо, чтобы ребенок находился в спокойном состоянии, лучше это сделать после кормления.
В слуховой проход вводят акустический зонд с надетым ушным вкладышем, таким образом, чтобы сохранить полную герметичность, как показано на фото. Этот зонд соединен с прибором регистрации эмиссии. Очень важно, чтобы малыш лежал неподвижно и спокойно, а в идеале — спал.
Если приходится успокаивать его с помощью пустышки, то перед проведением исследования необходимо ее убрать, чтобы она не создавала дополнительного шума. Для получения точных данных требуется полная тишина.
Приборы скрининга автоматически на экран выводят результаты, которые говорят, прошел он тест или нет. Если прошел, то появляется слово pass, если нет — то reffer. При получении сомнительного ответа, врачи не ставят сразу диагноз тугоухость, но это говорит о необходимости в дальнейшем обязательного регулярного наблюдения у врача и прохождения дополнительных обследований.
После того, как тест в роддоме закончился результатом «не прошел», ребенка направляют на повторное исследование скрининга, но уже в детской поликлинике.
Если же результат и там повторяется, то есть положительный, то тогда педиатр по месту регистрации направляет такого ребенка в центр реабилитации слуха для повторного проведения аудиологического исследования, но более углубленного.
Малышей с возможным подозрением на нарушения в работе органов слуха всегда отправляют в сурдологический центр, где необходимую процедуру проводит опытный и квалифицированный специалист.
Эффективность аудиологического скрининга новорожденных
Данная процедура помогает в развитии детей с отклонениями слуха.
Известно, что если ребенку с третьей степенью тугоухости внедрять слуховые аппараты, то достигая возраста шести лет, у них нет никаких отклонений в развитии, благодаря накопленному пассивному и активному словарю, овладению грамматической системой языка. Но если такие приборы будут надеты детям после шести месяцев, то отставание в развитии от своих сверстников будет заметно даже при эффективной коррекционной работе.
Использование скрининга должно помочь приблизиться к современным стандартам в помощи детям с отклонением слуха: выявление нарушений после рождения, протезирование при наличии порогов слуха в диапазоне 40 децибел до двух месяцев, проведение нужных лечебных процедур, ранняя реабилитация, кохлеарная имплантация (это электронное протезирование слуха до четвертой степени при отсутствии эффективности использования слухового аппарата), диагностика нарушения слуха до четырех месяцев.
Поэтому внедрение такой проверки позволяет определять на ранних этапах заболевания органов слуха. А это, в свою очередь, дает возможность проводить вовремя лечение при помощи аппаратов, улучшающих слуховые функции.
Правда, проблема состоит в том, что не во всех городах есть специализированные центры сурдологические с нужным количеством врачей. Ведь важно не только выявить возможное нарушение, но и правильно внедрить прибор таким маленьким деткам.
К тому же, не все специалисты понимают, что лечение следует начинать еще до достижения ребенком возраста шести месяцев.
Большинство из них склонны считать, что протезирование можно отложить до двух лет, а начинать работать с таким малышом раньше трех лет нет смысла.
Вот почему данная программа может принести огромную пользу и вернет малышей к обычной жизни только в том случае, если сами врачи пересмотрят свое отношение в терапии таких пациентов, обновят имеющиеся знания о возможной реабилитации.
Источник: https://webdiana.ru/deti/zdorovye-rebenka/11562-audiologicheskiy-skrining-novorozhdennyh.html
Узи скрининг новорожденных-это..
Скрининг – это массовое обследование новорожденных детей, проводимое с целью выявления генетических заболеваний. Специальные лабораторные тесты позволяют определить некоторые наследственные болезни до появления их симптомов. Невозможно недооценить значимость скрининга новорожденных.
Ведь большинство генетических патологий абсолютно не проявляются при рождении и на протяжении первых месяцев жизни: малыш может выглядеть здоровым, но при этом иметь наследственный дефект. И только со временем проявляются симптомы, позволяющие диагностировать болезнь.
Раннее распознавание заболеваний и незамедлительное лечение в доклинический период болезни дает возможность предотвратить стремительное развитие недуга и избежать серьезных осложнений.
Скрининг новорожденных включает в себя неонатальное, аудиологическое и ультразвуковое обследование.
Неонатальный скрининг новорожденных Данное обследование – довольно новое прогрессивное направление в педиатрии, позволяющее путем забора крови получить предварительный диагноз о наличии генетических дефектов. Исследования проводятся в роддоме на четвертый день жизни доношенного ребенка и на седьмой день у недоношенного.
Из пяточки малыша производят забор крови и наносят ее на тест-полоску. При наличии отклонений от нормы родители должны обратиться к эндокринологу или в медико-генетическую консультацию для более детального и тщательного обследования ребенка. Если диагноз подтвердился, то немедленно назначается курс лечения.
В том случае, когда обследование не было проведено в роддоме, оно обязательно назначается в поликлинике по месту жительства ребенка. На сегодняшний день в рамках неонатального скрининга новорожденных диагностируется пять генетических заболеваний: Врожденный гипотиреоз – внутриутробное поражение зачатка щитовидной железы.
Заболевание ведет к нарушению вырабатывания тиреоидных гормонов и, как следствие, к задержке развития роста и формирования нервной системы ребенка. Девочки страдают от гипотиреоза вдвое чаще, чем мальчики.
Если болезнь своевременно диагностирована, то прием гормональных препаратов может полностью остановить ее развитие; Фенилкетонурия – генетическое заболевание, характеризующееся дефицитом фермента, который способен расщепить аминокислоту фенилаланин.
Накопление в крови этой аминокислоты и ее метаболитов в моче приводит к сильнейшей интоксикации, повреждению головного мозга, серьезным неврологическим нарушениям и умственной отсталости. Практически вся белковая пища содержит аминокислоту фенилаланин, поэтому основным лечением является соответствующая диета.
Специфического питания необходимо придерживаться длительное время – порядка первых десяти лет жизни. При своевременно проведенном неонатальном скрининге новорожденного и вовремя начатом лечении дети, страдающие фенилкетонурией, не отстают от своих сверстников в умственном развитии; Адреногенитальный синдром – наследственная дисфункция коры надпочечников.
Заболевание обусловлено нарушением вырабатывания гормона, влияющего на обменный процесс. В крови новорожденного уже на первой неделе жизни начинают накапливаться вещества, оказывающие пагубное влияние на сердечно-сосудистую систему, работу почек и формирование половых органов.
Гормональное лечение проводится на протяжении всей жизни; Муковисцидоз – самое частое генетическое заболевание, характеризующееся мутацией гена, в результате чего происходит поражение желез внешней секреции. Болезнь приводит к тяжелым нарушениям функций органов дыхания и желудочно-кишечного тракта.
Неонатальный скрининг новорожденных позволяет выявить недуг и назначить своевременное медикаментозное лечение; Гелактоземия – генетически обусловленное нарушение обмена веществ, характеризующееся дефицитом фермента, который превращает галактозу в глюкозу. В связи с этим происходит тяжелое нарушение нервной системы, печени и других органов.
Основное лечение – специфическая диета, исключающая молочные продукты. Ультразвуковое обследование новорожденных Это наиболее важное исследование, которое целесообразно провести в первые три месяца жизни младенца.
УЗИ скрининг новорожденных проводится с целью: Выявления врожденных вывихов бедра и дисплазии тазобедренных суставов; Исследования головного мозга новорожденного; Обследования внутренних органов. Своевременно начатая коррекция врожденной дисплазии тазобедренных суставов и вывиха бедра приводит к полному восстановлению опорно-двигательного аппарата.
Мировая практика свидетельствует, что при начатом лечении в первые недели жизни к шести месяцам малыш полностью здоров. При отсрочке на три месяца лечение продолжается на протяжении года, а при задержке на шесть месяцев операция, к сожалению, неизбежна. Исследование головного мозга проводится через родничок в первые три месяца жизни. УЗИ скрининг новорожденных выявляет как врожденные аномалии, так и заболевания, приобретенные во внутриутробный период или в процессе родов. Несвоевременные диагностика и лечение патологий кровообращения и структуры головного мозга могут привести к необратимым последствиям – нарушению мозговых функций и развитию неврологических расстройств. УЗИ скрининг новорожденных по обследованию внутренних органов необходимо провести в первые три месяца жизни ребенка. Не стоит откладывать диагностику в тех случаях, если в предродовой период врач наблюдал аномалии в формировании и развитии печени, почек, сердца. Также показанием для УЗИ могут стать расстройства мочеиспускания, пищеварения, задержка роста и ряд других настораживающих симптомов.
Аудиологический скрининг новорожденных Это проверка на тугоухость и глухоту с применением специального современного оборудования и использованием прогрессивных методик диагностики.
Если раньше аудиологический скрининг новорожденных назначался только детям, входящим в группу риска, то сейчас он является обязательным для всех младенцев. Связано это с высокой эффективностью регенерации слуха, если заболевание вовремя выявлено.
Кроме того, на первом месяце жизни возможно протезирование слуховыми аппаратами. Причины многих болезней могут крыться в патологиях на генетическом уровне. Даже ребенок здоровых родителей может появиться на свет с заболеванием, спровоцированным неудачным сочетанием генов.
Поэтому не отказывайтесь от обследований и не бойтесь скрининга – он поможет вашему малышу восстановить здоровье и даже спасти жизнь.
Источник: http://lady7.net/skrining-novorozhdennyh.html
Источник: https://www.baby.ru/blogs/post/376172691-360146262/
Скрининг новорожденных
- Главная
- Архив
- Архив статей
- Новорожденный
- Скрининг новорожденных
Неонатальный скрининг — это обследование новорожденных с целью выявления у них ряда наследственных заболеваний.
Впервые данное исследование было проведено в США еще в 1962 году, и с тех пор число метаболических недугов, которые могут диагностироваться и лечиться в период новорожденности до появления симптомов заболевания, постоянно увеличивается.
В настоящий момент в нашей стране проводится скрининг новорожденных на гипотиреоз, фенилкетонурию, адреногенитальный синдром, галактоземию и муковисцидоз.
Как проводится исследование?Для того чтобы определить наличие того или иного заболевания, в роддоме всем малышам обязательно делают забор образца крови, обычно из пяточки, методом «сухой капли» на 4-й день жизни у доношенных (у недоношенных — на 7-й день).
Эту каплю наносят на специальную тест-полоску, которую затем исследуют в лаборатории.
При наличии подозрений на заболевание родители получают экстренное извещение с рекомендацией обратиться в медико-генетическую консультацию или эндокринологический диспансер, чтобы провести еще одно обследование. Если диагноз подтвердился, немедленно назначается лечение.
В том случае, когда эти тесты по каким-либо причинам не были выполнены в роддоме, исследование обязательно проводится в детской поликлинике или ином медицинском учреждении по месту нахождения новорожденного.
Сложившаяся система хорошо зарекомендовала себя и в течение нескольких десятилетий использования в России не давала сбоев. Все заболевания, которые выявляются посредством подобного тестирования, поддаются терапии, поэтому важность проведения неонатального скрининга поистине неоценима.Что собой представляют генетические заболевания?
В список наследственных недугов, выявляемых с помощью скрининга новорожденных, на сегодняшний день занесено пять заболеваний. Все они способны серьезно повлиять на умственное и физическое развитие детей, однако в каждом случае начатое вовремя лечение позволяет избежать негативных последствий и дает ребенку возможность вести в дальнейшем полноценную жизнь.
Фенилкетонурия — наследственное заболевание, связанное с дефицитом фермента фенилаланингидроксилазы, ведущим к накоплению аминокислоты фенилаланина в крови и ее метаболитов в моче.
Токсическое воздействие этих продуктов на мозг приводит к серьезным неврологическим нарушениям и умственной отсталости у детей. Средняя частота этого заболевания в России составляет примерно один случай на 10 000 новорожденных.
Заболевание диагностируется почти с одинаковой частотой у девочек и мальчиков. Его особенностью является то, что основное лечение заключается в назначении специального питания, в котором отсутствует фенилаланин.
Специфической диеты надо придерживаться длительно — не менее 10 лет. При своевременно начатом и оптимально проведенном лечении дети с фенилкетонурией по уровню интеллекта не отличаются от сверстников.
Врожденный гипотиреоз связан с внутриутробным поражением зачатка щитовидной железы, с ее отсутствием или неправильным расположением, нарушением жизненного цикла тиреоидных гормонов.
Ведущими клиническими признаками нелеченого врожденного гипотиреоза являются значительная задержка роста и отставание в психическом развитии, ведущее к умственной отсталости. Заболевание встречается с частотой один случай на 5500 новорожденных. Девочки болеют в 2 раза чаще мальчиков.
Лечение врожденного гипотиреоза заключается в заместительной терапии фармакологическими дозами тироксина — основного гормона щитовидной железы. Раннее начало такого лечения оказывает большое влияние на развитие детей, так как нормализуют их интеллектуальный уровень и рост.
Без проведения неонатального скрининга поставить диагноз ранее 3-месячного возраста практически невозможно, а в этом возрасте лечение начинать уже поздно, поскольку полностью предотвратить интеллектуальные нарушения не удастся.
Адреногенитальный синдром — врожденное нарушение работы коры надпочечников, обусловленное недостаточностью одного из ферментов синтеза гормонов и увеличением образования андрогенов. Проявляется заболевание чаще всего неправильным строением наружных половых органов, ускорением физического развития и темпов окостенения и бесплодием в детородном возрасте.
Окончательная длина тела без лечения составляет 150 см, и любая стрессовая ситуация способна спровоцировать острую надпочечниковую недостаточность. Заболевание встречается с частотой один случай на 11 900 новорожденных. Лечение адреногенитального синдрома проводится гормонами: кортизолом или сочетанием преднизолона и минералокортикоидов.
В случае раннего начала лечения рост и половое развитие остаются в пределах нормы.
Галактоземия — наследственное нарушение обмена веществ, связанное с отсутствием или снижением активности фермента, необходимого для превращения галактозы в глюкозу и проявляющееся в виде тяжелого поражения печени, нервной системы, глаз и других органов.
Заболевание встречается с частотой один случай на 20 000 новорожденных. Основное лечение заключается в назначении специального питания, в котором исключаются молочные продукты (лактоза) по крайней мере на 3 года. В последнее время появились медикаментозные препараты, улучшающие обмен галактозы.
При своевременно назначенной диете нарушений в развитии у детей не происходит.
Муковисцидоз — это самое частое наследственное заболевание, обусловленное мутацией гена, в результате чего происходит поражение экзокринных органов. Он вызывает тяжелые нарушения функции органов дыхания и пищеварения. Заболевание встречается с частотой один случай на 3860 новорожденных.
Больные должны наблюдаться в специализированных центрах, которые располагаются в Москве и других регионах России. Лечение заболевания — исключительно медикаментозное.
Благодаря ранней диагностике и постоянному совершенствованию лечебно-реабилитационных режимов средняя продолжительность жизни этих больных существенно увеличивается.
Неонатальный скрининг, будучи довольно новым направлением в педиатрии, развивается быстрыми темпами. Ранняя диагностика возможных недугов позволяет предотвратить их развитие еще на начальной стадии. И именно благодаря этому исследованию уже удается помочь сохранить здоровье многим тысячам новорожденных.
- Ирина Ларина,
- врач-педиатр клиники «9 плюс»
Источник: https://www.mama-journal.ru/malysh/skrining_novorozhdennykh.html
Скрининг новорожденных: зачем берут кровь из пятки в роддоме, и как проводится процедура
Через несколько дней после родов роженице предлагают подписать согласие на проведение скрининга новорожденного.
Многим мамочкам не объясняют, зачем дополнительно обследовать младенца, и поэтому они начинают переживать за здоровье своего малыша.
Чтобы у будущих мам и недавно родивших женщин не возникало излишних страхов, рассмотрим, для чего нужен неонатальный скрининг, и как его проводят.
Понятие неонатального скрининга и причины его проведения
Обследование родившегося младенца в роддоме состоит из таких процедур:
ИНТЕРЕСНО: какие прививки планово делают детям в роддоме?
- Осмотр специалистами. Первый осмотр проводит врач-неонатолог в первые часы жизни ребенка. Врач проверяет носовые ходы, осматривает ребенка на наличие родовых травм, прослушивает сердце новорожденного, проводит диагностику зрительного органа.
- Исследование крови (пяточный анализ). При скрининге у младенца берут кровь для исключения генетических заболеваний.
- Аудиологическое обследование.
- УЗИ.
Неонатальным скринингом является именно проверка крови на генетические патологии.
Ультразвуковое и аудиообследование являются дополнительными методами скрининга. Причины проведения скрининга:
- заболевания, которые могут выявиться во время исследований, нельзя диагностировать до рождения малыша;
- неонатальная диагностика является единственным методом контроля течения болезни для обеспечения нормального развития ребенка.
УЗИ проводят в роддоме, если есть подозрение, что у ребенка есть врожденные патологии внутренних органов.
Ультразвуковое исследование также позволит выявить дисплазию или неправильное положение бедра у малыша. Аудиологическое обследование позволяет установить, есть ли у ребенка нарушение слуха.
Данный вид скрининга обязателен для детей, относящихся к группе риска. В группу риска входят малыши, у которых:
- один или оба родителя имеют проблемы со слухом;
- во время беременности мать перенесла тяжелое заболевание;
- срок рождения не соответствует нормальным параметрам;
- малый вес при рождении;
- мать принимала антибиотики в период вынашивания.
Однако чаще всего детям помимо осмотра неонатолога в роддоме делают только скрининг крови. Процедура проводится независимо от того, есть ли в семье люди, страдающие тяжелыми наследственными патологиями.
Заболевания, передающиеся на генном уровне, могут не проявиться у родителей. Мама и папа могут быть носителями поврежденного гена и не знать о том, что их малыш может получить от них врожденную болезнь.
Когда проводится исследование крови новорожденного?
Если ребенка выписывают раньше, родителям необходимо сдать анализ в поликлинике. Информативным будет тест, проведенный с 4 по 10 день после родов. Если нарушить это условие, результат будет искаженным.
Порядок проведения процедуры
Процедуру проводят через 3 часа после кормления. Обычно лаборант приходит перед утренним кормлением малыша. Кровь берут из пяточки, поскольку из пальца новорожденного невозможно извлечь необходимое количество материала. Перед процедурой пятку обрабатывают спиртом. Специалист делает прокол не глубже 2 мм.
Пятку новорожденного немного сдавливают, и медработник насквозь пропитывает капельками крови специальный тест-бланк. На бланке кружком очерчены 5 мест, на которые необходимо нанести материал. Каждый кружочек с кровью будет проверен на одно из возможных генетических заболеваний.
Тест-бланк разделен на 2 части. На одной будет располагаться материал, направляемый для исследования, на второй – сведения о ребенке, его родителях и контактные данные.
Вторую часть бланка необходимо заполнять внимательно, чтобы при обнаружении болезни не возникло проблем с розыском родителей. При генетических заболеваниях очень важно начать лечение как можно скорее, поскольку промедление может стоить малышу жизни.
УЗИ проводят при помощи ультразвукового аппарата в специальном кабинете. Специалист проводит трубкой прибора по тем местам, где необходимо проверить наличие патологии. Данные исследования выводятся на экран. На основании полученной информации медработник делает описание на бланке или в карточке пациента.
Аудиоскрининг делают специальным зондом, соединенным с трубкой, которая выводит результаты на монитор. На краю зонда имеется специальный сверхчувствительный микрофон, который неглубоко помещают в слуховой проход ребенка.
Аппарат издает звуки, вызывающие колебания волосков внутри уха, и фиксирует их движения. Во время процедуры в кабинете должна быть полная тишина. Рекомендуют проводить обследование тогда, когда малыш крепко спит, поскольку любое движение может исказить результат исследования.
Какие заболевания могут быть выявлены по результатам скрининга новорожденных?
Генетический анализ крови у новорожденных проводят для проверки наличия одного из следующих заболеваний:
- Муковисцидоз. Это заболевание обнаруживают примерно у 1 из 2,5 тысяч новорожденных. Генетическая патология связана с нарушениями работы желез внутренней секреции (экзокринных). При данной патологии организм теряет способность выводить слизь и секрет, вырабатываемые в легких, желудке, поджелудочной железе, и другими органами и системами. Секрет становится густым, появляется воспаление во внутренних органах. У детей прежде всего нарушается работа ЖКТ и легких. Хроническое воспаление приводит к осложнениям, выражающимся в сбоях в работе сердца, почек и печени. Ребенок, пораженный данной генетической болезнью, плохо развивается. Если лечение не начато вовремя, заболевание приводит к смерти пациента. Патология не излечивается полностью. Однако при своевременной терапии ребенок имеет возможность нормально жить при условии, что будет постоянно принимать лекарственные препараты.
- Фенилкетонурия. Такая наследственная патология характеризуется тем, что организм не может проводить синтез одной из аминокислот (фенилаланина), которая содержится в белках. Высокая концентрация этого элемента в организме человека вызывает интоксикацию, которая приводит к необратимым нарушениям в головном мозге. Больные дети отстают в умственном и физическом развитии. Фенилкетонурия лечится специальной диетой. Особое питание позволяет детям нормально развиваться.
- Галактоземия. Заболевание приводит к тому, что организм теряет способность перерабатывать галактозу в глюкозу. Накапливаясь в организме, вещество приводит к нарушениям в ЦНС, печени, зрительном органе. Болезнь может проявиться не сразу. У новорожденных первым признаком заболевания является отрицательная реакция на грудное молоко. После кормления у детей могут возникать сильная рвота и обильный понос. При галактоземии из рациона грудничка полностью исключают молочные продукты (рекомендуем прочитать: симптомы галактоземии у новорожденных). Для нормального развития больному необходимо на протяжении всей жизни придерживаться безмолочной диеты.
- Гипотиреоз. Болезнь относится к патологиям щитовидной железы. Недостаток гормонов отражается на работе всех внутренних органов и систем. У ребенка может развиться умственная отсталость. При своевременной гормональной терапии во многих случаях болезнь полностью излечивается.
- Адреногенитальный синдром. Патология также связана с неправильной выработкой гормонов. При адреногенитальном синдроме нарушается работа надпочечников. В результате генетического заболевания организм недополучает одни гормоны, но с избытком вырабатывает другие. Лечение гормонами способно наладить работу всего организма.
Аудиоскрининг показывает работу слухового аппарата. УЗИ-скрининг может выявить следующие патологии:
Где и в какие сроки можно получить результаты исследования?
Исследование крови проводится в местном диагностическом центре. Если в населенном пункте нет соответствующей лаборатории, материал передается в областной или краевой центр. Анализ делают на протяжении 10–21 дня. Если у малыша не обнаруживают патологий, родителей обычно не оповещают о результатах исследования.
В том случае, когда в крови у новорожденного обнаружат признаки заболевания, сотрудники диагностического центра сообщают об этом в поликлинику, где наблюдается ребенок. Участковый врач связывается с мамой или папой малыша.
Если родители не сменили место жительства после рождения малыша, нет необходимости обращаться за результатами анализов лично в диагностический центр. В том случае, когда родителям не сообщают о результатах скрининга в течение месяца, можно быть уверенными, что малыш полностью здоров.
Если проводятся аудиоскрининг или ультразвуковое обследование, результат можно узнать сразу же после процедуры. Медработник, проводящий исследование, делает описание согласно полученным показателям. Родители могут уточнить результаты обследования у него или обратиться за разъяснениями к лечащему врачу.
Могут ли родители отказаться от неонатального скрининга?
Некоторые мамы боятся того, что во время процедуры ребенку будет больно, или ему занесут инфекцию. Действительно, при прокалывании пяточки малыш почувствует дискомфорт. Он даже может заплакать. Однако несколько минут неприятных эмоций не сравнить с риском потери жизни из-за несвоевременной диагностики болезни.
Могут ли занести инфекцию? Процедура взятия крови на скрининг новорожденного отработана у медсестер до автоматизма. Перед забором материала кожу ребенка обрабатывают обеззараживающим средством. Прокол делают одноразовым инструментом. Родители имеют право приобрести личный одноразовый скарификатор специально для анализов малыша.
В случае неблагоприятных результатов маме и папе новорожденного будет предложен повторный генетический скрининг. От повторения процедуры отказываться ни в коем случае нельзя. Нужно убедиться в достоверности первых показателей, поскольку терапия патологий, связанных с генетикой, достаточно серьезная.
Паниковать при обнаружении серьезной патологии также не нужно. Скрининг новорожденных направлен на то, чтобы иметь возможность начать лечение до появления серьезных нарушений в организме младенца. Своевременная диагностика позволит родившемуся человеку прожить долгую и счастливую жизнь.
Источник: https://www.deti34.ru/diagnostika/drugoe/neonatalnyj-skrining.html



![Анализ мочи при беременности: [как правильно сдавать]](https://zdoroviecrimea.ru/wp-content/cache/thumb/5c72f8249_150x95.jpg)