ГСГ (гистеросальпингография) маточных труб – метод диагностического исследования, который состоит в проведении рентгенологического обследования фаллопиевых труб на проходимость. Главным показанием к проведению процедуры является сложности с зачатием или вынашиванием беременности (частые выкидыши, внематочные беременности, воспаление в органах малого таза и др.). Процедура проводится в условиях стационара и пациентка постоянно находится под контролем врача. ГСГ вызывает дискомфорт и в редких случаях провоцирует развитие осложнений, но возможность получить ответы на многие вопросы и выявить причину бесплодия для женщин более весомый аргумент, нежели последствия.
Показания к ГСГ маточных труб
Гистеросальпингография проводится при наличии веских показаний. На процедуру направляет врач-гинеколог после осмотра пациентки и при отсутствии других возможностей провести обследование состояния матки и проходимости фаллопиевых труб.
Показания к проведению ГСГ:
- Бесплодие неустановленной этиологии или, спровоцированное нарушением гормонального фона.
- Подозрение на плохую проходимость фаллопиевых труб, что провоцирует внематочную беременность или вызывает проблемы с зачатием.
- Наличие заболеваний и воспалительных процессов в полости матки (гиперплазия эндометрия, эндометриоз, миома и другие).
- Подозрение на туберкулез внутренних половых органов.
- Инфантилизм матки или аномалии строения маточных труб.
- Подозрение на спайки, находящиеся в матке или фаллопиевых трубах.
Подготовка к процедуре и порядок ее проведения
ГСГ проходимости маточных труб требует тщательной подготовки. Обусловлено это тем, что процедура инвазивная и в организм (матку и фаллопиевы трубы) вводится красящее вещество.
К основным советам по подготовке к процедуре относится: воздержание от сексуальной жизни за 48 часов до ГСГ, прекращение спринцеваний, использования внутривагинальных свечей и средств для интимной гигиены за 7 дней до исследования.
Эти средства могут негативно повлиять на микрофлору половых органов и исказить результаты исследования.
Перед процедурой обязательно проводится полный гинекологический осмотр, УЗИ органов малого таза и женщина сдает все нужные анализы, чтобы убедиться в отсутствии противопоказаний.
Гистеросальпингография проводится в условиях стационара. Время выполнения зависит от того, какие цели преследует исследование.
Так, для изучения проходимости труб и оценки состояния шейки матки процедура проводится во второй фазе менструального цикла; для выявления эндометриоза оптимальное время – 7-9 день цикла; в случае подозрения на миому матки обследование можно проводить в любое время, когда нет менструальных выделений.
С целью безопасности процедура проводится в первые две недели МЦ – в этот период слизистая матки имеет небольшую толщину и не закрывает выход из маточных труб. Кроме того, в это время женщина 100% не беременна, поэтому исследование не представляет никакой опасности. В случае проведения процедуры после овуляции, пациентке рекомендуется сделать тест на беременность.
Порядок проведения ГСГ:
- Для проведения исследования женщина помещается на специальное гинекологическое кресло, на котором можно делать рентген.
- Гинеколог проводит тщательный гинекологический осмотр при помощи рук и зеркал.
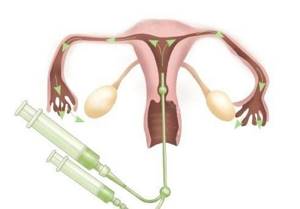
- В шейку матки вводится канюля, которая соединяется со шприцом, наполненным контрастным веществом. В качестве красящего раствора применяют кардиотраст, уротраст и верографин.
- В полость матки вводится контрастное вещество, которое постепенно заполняет ее и продвигается по фаллопиевым трубам.
- Вместе с распределением красящей жидкости делается ряд рентгенологических снимков. Контрастное вещество отражает рентгеновские лучи и позволяет точно определить контуры матки и маточных труб.
- По окончанию процедуры врач удаляет канюлю. Остатки красящего вещества выделяются из влагалища или всасываются в кровь и выводятся из организма естественным путем.
Процедура может вызывать дискомфорт или боль внизу живота, которая проходят спустя короткое время после исследования. Для ГСГ маточных труб, как правило, не применяется наркоз, но если женщина имеет очень низкий порог чувствительности, то может использоваться легкое обезболивающее.
По окончанию процедуры женщину могут беспокоить тянущие боли внизу живота, могут наблюдаться мажущиеся или слизистые выделения. Для устранения неприятных симптомов можно принимать легкие обезболивающие.
Гинекологи не рекомендуют проводить спринцевание в течение трех дней после процедуры, использовать свечи или средства для интимной гигиены. Желательно следует ограничить на некоторое время прием ванной и посещение бани или сауны.
Согласно статистике и проведенным исследованиям, ГСГ маточных труб увеличивает вероятность зачатия. Обусловлено это тем, что контрастное вещество улучшает работу маточных желез и стимулирует активность эндометрия.
Как правило, процедура гистеросальпингографии проходит без осложнений. В редких случаях происходит развитие аллергии на контрастное вещество. Порой наблюдается кровотечение или обострение воспалительных процессов, если женщина страдает хроническими заболеваниями.
Противопоказания к проведению исследования
В медицине выделяют две группы противопоказаний к проведению ГСГ маточных труб: абсолютные и относительные. Первые действуют постоянно, а вторые – временные, то есть при устранении этих факторов возможно проведение исследования.
Абсолютные противопоказания к процедуре:
- Аллергия на контрастное вещество, которое используется во время рентгена, или на йод.
- Сердечная недостаточность.
- Заболевания почек и печени.
- Беременность.
К относительным противопоказаниям относится:
- Протекание в организме острого вирусного или инфекционного процесса (ангина, грипп, ОРЗ, фурункулы и др.).
- Гипертиреоз.
- Воспалительные процессы, протекающие в области матки или в придатках.
- Воспаление влагалища, шейки матки или бартолиновых желез.
- Неудовлетворительные результаты анализов (повышенное количество лейкоцитов, наличие в моче эритроцитов и слизи).
ГСГ маточных труб – это инвазивная процедура, которая состоит во введении контрастного вещества в полость матки и выполнении рентгенологических снимков. Такое исследование весьма информативно: позволяет выявить непроходимость маточных труб, аномалии строения внутренних половых органов и наличие заболеваний в матке или придатках.
Источник: https://24doctor.info/medical_tests/gsg-matochnykh-trub/
Гистеросальпингография: 4 причины назначения, 5 противопоказаний, 5 советов для подготовки к процедуре
Самая частая жалоба женщин, которым назначают пройти процедуру ГСГ – это невозможность забеременеть естественным путём. Иным образом, 60 % пациенток в очереди на данный метод диагностики – это представительницы прекрасного пола, страдающие бесплодием.
Также данный метод диагностики назначается пациенткам, страдающим от болезненных менструаций, дисфункциональных маточных кровотечений (кровянистые выделения в перерывах между месячными), женщинам со сбившимся циклом (задержки, аменорея).
Какие изменения можно обнаружить
Итак, гистеросальпингография позволяет диагностировать:
- проходимость маточных труб (наличие или отсутствие спаечного процесса в придатках матки);
- наличие соединительной ткани в полости матки (спайки);
- истмико-цервикальную недостаточность (патологию, при которой канал шейки матки закрыт не полностью), препятствующую нормальному вынашиванию плода и вызывающую самопроизвольные аборты (выкидыши);
- новообразования в полости матки (кисты, опухоли и полипы);
- эндометриоз и аденомиоз (разрастание эндометриоидноподобной ткани за пределами внутреннего слоя матки).
Как проходит процедура ГСГ
Техника выполнения ГСГ
Суть метода заключается в том, что женщине через цервикальный канал (шейку матки) при помощи специальной тонкой трубки (диаметр около 2 мм) и герметичного наконечника вливается контрастное вещество, общий объём которого за всю процедуру составляет 15-20 мл.
Жидкость заполняет полость матки и выходит в маточные трубы, а затем (если спаечный процесс отсутствует), выливается в брюшную полость. В этот момент делается либо рентгенографический снимок нижней части живота, либо УЗИ (эхосальпингография).
Благодаря контрастному веществу на изображении будут отлично визуализироваться контур матки и маточные трубы на всей их протяжённости (в норме). Если же имеется спаечный процесс, то на его уровне контраст задержится и не сможет пойти выше. Также можно оценить наличие патологических очагов в полости матки.
Виды гистеросальпингографии
В чём же разница между рентгеном и УЗИ? Именно для диагностики патологического процесса принципиальных отличий в методах нет. Механические действия врача-гинеколога при введении контрастного вещества также будут одинаковыми.
Основными двумя отличиями являются следующие факторы:
- при ультразвуковом методе используются эхоконтрастные растворы (являющиеся гипоаллергенными), а при рентгенологическом – рентгеноконтрастные йодсодержащие жидкости (в этом случае пациентке предварительно проводят аллергическую пробу);
- при применении ретгенографического метода на организм в мизерных дозах воздействует радиация, что абсолютно не вредит здоровью женщины, но беременеть в данном цикле всё же не рекомендуется. При ультразвуковом методе никаких негативных физических факторов зреющей яйцеклетке не наносится.
Насколько болезненна гистеросальпингография
На просторах интернета написано огромное множество отзывов женщин, прошедших данную диагностическую процедуру. Некоторые из них пишут, что ничего больнее в своей жизни не испытывали, другие же наоборот говорят о том, что никаких неприятных ощущений не почувствовали. Почему же такая разница во мнениях? Давайте разберёмся.
- У каждого человека существует свой болевой порог. Но не стоит слишком глобально воспринимать этот показатель. Нервные окончания есть у всех и удалять зуб без хорошей анестезии будет больно любому из нас. А при наличии даже отличной «заморозки» для одного это будет самым ужасным днём в жизни, а для другого – обычной процедурой. Суть в том, что все по-разному психологически себя настраивают.
- Исходя из пункта выше – чем спокойнее психологический настрой женщины – тем меньше дискомфорта она испытает от диагностики. Следовательно, не стоит переживать, если вам назначили гистеросальпингографию. Помните, ещё никто не то чтобы не умирал от этой процедуры, она не вызывала даже серьёзных осложнений. Если вы эмоционально неустойчивы, попросите вашего врача-гинеколога перед ГСГ прописать вам успокоительные препараты. В некоторых клиниках данную диагностику даже проводят под наркозом (по желанию пациентки), но на самом деле наркоз гораздо страшнее, чем сальпингография.
- Для того, чтобы уменьшить риск возникновения болевых ощущений, за 30-60 минут перед процедурой примите анальгетик (найз, кеторол, анальгин) и спазмолитик (но-шпа, дротаверин, спазмалгон). Не забудьте по этому поводу проконсультироваться с вашим врачом-гинекологом, возможно он порекомендует более подходящие для вас препараты.
Противопоказания к проведению процедуры ГСГ
Данную процедуру можно назначать не всем женщинам, а точнее не во все периоды жизни. Итак, когда же гистеросальпингографию делать нельзя?
- при беременности – чтобы не «смыть» с матки плод;
- при менструациях – открытые ворота для инфекции и отсутствие информативности от процедуры (ГСГ делают, как правило, на 17 день цикла);
- при обострении хронических заболеваний;
- при наличии инфекций в репродуктивной системе;
- при положительном анализе на ВИЧ, гепатиты и сифилис.
Лечит ли гистеросальпингография от бесплодия?
Пациентки, страдающие трубным бесплодием, часто задают этот вопрос. Данный метод диагностики не считается лечебным. Существует много споров на данную тему между пациентами и врачами.
С научной точки зрения метод ГСГ маточных труб может лишь помочь в диагностике. Он никак не влияет на проходимость органов, так как в них просто запускается контрастное вещество малого объёма.
И если оно доходит до цели, то пациентке говорят, что придатки матки в норме.
Но в практике существует другая картина. Женщина страдает бесплодием не один год.
Лечится, проходит сеансы всевозможных физиотерапевтических процедур, пьёт выписанные врачом таблетки… А беременности нет. Нет в течение многих лет.
И однажды свой (проверенный горьким опытом) или другой (новый) гинеколог отправляет пациентку на ГСГ. Женщина проходит процедуру. И, вуаля – беременность в течение нескольких циклов!
Почему так происходит, с научной точки зрения обосновать пока нельзя. Гинекологи придерживаются мнения о том, что это просто удача. Гистологи считают, что ток жидкости может убрать незначительные спайки. Также существует мнение, что в состав контрастной жидкости входят некие масла, которые способствуют омыванию внутренней поверхности маточной трубы (её эпителия).
Мнение врача
У меня наблюдалось достаточно много женщин с бесплодием. У кого-то оно было первичным (никогда в жизни не было беременности). У кого-то вторичным (беременность хотя бы одна была). Для вторичного бесплодия существует ряд факторов. К ним относятся: кесарево сечение, искусственное прерывание беременности, самопроизвольные аборты, а также заражение инфекциями.
Особенную роль в образовании спаечного процесса органов малого таза играет хламидиоз. Хламидии являются внутриклеточными паразитами, они не вызывают должных симптомов в течение длительного времени. Но в маточных трубах эти микроорганизмы работают активно. По статистике внематочных беременностей, 95% женщин, перенёсших данную неотложную патологию, когда-то болели хламидиозом.
Также к образованию спаечного процесса в органах малого таза нередко приводят медицинские манипуляции (диагностические выскабливания, искусственные аборты, кесарево сечение), которые являются риском попадания болезнетворных микроорганизмов в репродуктивную систему женщины.
По поводу лечебного эффекта от гистеросальпингографии что-то определённое сказать сложно.
Я, пожалуй, соглашусь со своими коллегами и скажу, что, по моему мнению, данный вид диагностики никак не может способствовать наступлению беременности.
Но теория, есть теория.
На практике, к счастью, для многих бесплодных женщин бывают абсолютно другие результаты. Иногда, измученные длительным лечением пациентки, беременеют именно после проведения ГСГ.
Когда мы, врачи-гинекологи, пытаемся выявить причину бесплодия – в первую очередь отправляем женщину на ультразвуковое исследование. Данный метод достаточно информативен, чтобы визуально понять, в какой области органов малого таза существует проблема.
Но, к сожалению, при помощи этого безболезненного способа невозможно на 100% оценить проходимость маточных труб. Предположить гидросальпинкс, увидеть крупные наружные спайки можно. Но то, что происходит именно внутри трубы – нет. Поэтому, при подозрении на трубный фактор женского бесплодия мы отправляем пациентку на гистеросальпингографию.
Если же мы не видим в этом необходимости (по УЗИ чётко выявляется причина, не имеющая отношения к трубам и поддающаяся лечению) – показаний для проведения ГСГ нет. Бывает так, что начитавшись отзывов про наступление долгожданной беременности после данной процедур, женщины начинаю выпрашивать направление на ГСГ. И удивляются — почему врачи-гинекологи им отказывают?
Объясню. Дело в том, что при проведении гистеросальпингографии в полость матки и придатков вводится контрастное вещество.
И какими бы ни были условия асептики и антисептики в клинике, на 100% исключить риск попадания патогенных микроорганизмов во внутренние половые органы не может ни один доктор.
И врачи не видят смысла, хоть и минимально, но всё же рисковать здоровьем женщины, которой эта процедура не нужна.
Что делать, если ГСГ показала наличие спаечного процесса?
Гистеросальпингография, как мы уже писали выше, процедура, которую проводят всего лишь для диагностики заболевания. И если причина, мешающая беременности, выявляется – то пациентке назначается соответствующее лечение. Спаечный процесс, особенно многолетний, вылечить консервативно (таблетки, свечи, физио-процедуры) невозможно.
Женщине назначается малоинвазивное хирургическое вмешательство – лапароскопическая операция на органах малого таза. Суть её заключается в том, что врач при помощи специальных инструментов иссекает соединительную ткань (спайки), тем самым восстанавливая нормальную проходимость маточных труб.
Данный метод лечения отлично зарекомендовал себя во всём мире, так как положительный эффект получается в большинстве случаев.
Как подготовиться к гистеросальпингографии?
К диагностической процедуре подготовиться не сложно. Нужно выполнить всего лишь ряд правил для успешного прохождения ГСГ:
- за 3-5 дней отменить все вагинальные препараты (свечи, таблетки);
- минимум 5 дней до процедуры не жить половой жизнью;
- в тот менструальный цикл, в котором будет проводится ГСГ, тщательно предохраняться с половым партнёром (методы контрацепции вам порекомендует ваш лечащий врач);
- не использовать спринцевания;
- не переохлаждаться.
Что делать после диагностической процедуры?
После проведения ГСГ ваш акушер-гинеколог даст вам ряд рекомендаций:
- первые несколько дней нужно будет принимать антибактериальные препараты (как правило, на основе метронидазола) для того, чтобы минимизировать риск возникновения инфекционно-воспалительных реакций;
- если женщину будет беспокоить болевой синдром – принимать анальгетики и препараты против спазмов;
- в течение недели пациентке нужен физический и половой покой.
Все остальные рекомендации назначаются в индивидуальном порядке, в зависимости от того, как прошла процедура.
Иногда гистеросальпингография может способствовать обострению хронического воспалительного процесса в органах малого таза.
Поэтому, если после процедуры вы почувствовали такие симптомы, как боль внизу живота, общее недомогание, чувство зуда или жжения во влагалище, заметили странные выделения из половых органов – незамедлительно расскажите об этом своему врачу-гинекологу, чтобы он как можно быстрее назначил вам адекватное лечение. Не стоит пугаться осложнений, самое главное – не запустить патологический процесс.
Заключение
Гистеросальпингография – отличный метод диагностики, который позволяет выявить многие патологии в работе репродуктивных органов женщины. Не стоит бояться ГСГ. Всё, на самом деле, проводится быстро и безболезненно!
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(12 оценок, среднее: 5,00 из 5) Загрузка…Если Вам понравилась статья, поделитесь ею с друзьями!
Источник: https://UstamiVrachey.ru/akusherstvo-i-ginekoloiya/gisterosalpingografiya
Гистеросальпингография – как проводится?
Гистеросальпингография − рентгенографическое исследование матки и маточных труб с использованием контраста в режиме реального времени.
Ультразвуковая гистеросальпингография (гидросонография) − исследование проходимости маточных труб при помощи ультразвуковых волн.
Ультразвуковые волны или рентгеновские лучи?
Многие медицинские процедуры звучат для уха русскоязычного человека чудно и сложно. Неудивительно, ведь их названия происходят из иностранных языков, обычно греческого и латыни.
Слово гистеросальпингография составлено из греческих слов, обозначающих «матка», «писать» и латинского слова «труба».
То есть процедура позволяет описать состояние полости матки и фаллопиевых труб. Исследование проводится для выяснения причин бесплодия.
Фото:
- Существуют различные разновидности гистеросальпингографии в зависимости от методики проведения исследования или запланированного результата диагностики.
- При этом отличается и терминология, процедуру называют метросальпингографией (МСГ), утеросальпингографией (УСГ) или гидросальпингографией.
- Исследование матки и фаллопиевых с помощью ультразвука называется гистеросальпингосонографией (ГССГ, УЗИ ГСГ), еще одно название «УЗИ гистеросальпингоскопия» − УЗГСС, Эхо ГСС.
- Любая из перечисленных процедур позволяет оценить проходимость маточных труб.
- Маточные (фаллопиевые) трубы представляют собой два коридора, по которым яйцеклетка попадает из яичника в матку.
- Любые спайки, рубцы, извивистые места и другие следы перенесенных воспалений и заболеваний могут стать непреодолимой преградой для яйцеклетки.
Процедура ГСГ позволяет определить, не это ли вызывает бесплодие.
- Для начала матку и маточные трубы заполняют специальной жидкостью.
- Рентгеновское излучение или ультразвуковые волны проходят сквозь заполненные органы и дают полную картину происходящего в них.
- Любое исследование безопасно, поскольку доза облучения на современных диагностических аппаратах крайне мала и не вызывает отрицательные последствия для организма, а ультразвук в принципе безвреден.
- Выбор между рентгеновскими лучами или ультразвуковыми волнами обусловлен отнюдь не воздействием на организм, а методикой проведения исследования.
- Для Эхо ГСГ матку и фаллопиевы трубы заполняют стерильным физиологическим раствором (0,9 % раствор хлорида натрия).
Ультразвуковые волны направляются трансвагинально (через влагалище), а полученное изображение подается на монитор. Исследование матки и труб происходит в режиме реального времени.
READ Что видно на денситометрии костей?
Фото:
Во время исследования делают один или несколько снимков полости матки и труб.
Если оценивать комфорт пациентки, то Эхо ГСГ предпочтительнее, однако менее точна.
Например, в результате спазма стенки маточных труб могут сомкнуться, последствия чего отразятся на мониторе и врач может заподозрить спайку. Но у Эхо ГСГ есть важное преимущество − лечебный эффект.
Физраствор создает давление на стенки труб, разрывая небольшие спайки и тем самым увеличивая проходимость.
Рентгенографический метод считается более точным, к тому же оставляет после себя снимки, которые врач сможет изучить позднее, их также можно показать другим специалистам.
Показания и противопоказания
Неспособность забеременеть − основное, но не единственное показание для диагностического изучения матки и маточных труб.
С помощью эхо гистеросальпингографии врач может подтвердить или исключить различные диагнозы: туберкулез полости матки и труб и такие внутриматочные патологии, как подслизистую миому матки, полипы, гиперплазию эндометрия, внутренний эндометриоз.
В зависимости от предполагаемого диагноза врач может назначить УЗИ ГСГ на разные дни менструального цикла.
- Если подслизистая миома матки будет заметна в любой день цикла, то внутренний эндометриоз можно увидеть на 7-8 день, а истмико-цервикальную недостаточность можно диагностировать во второй половине цикла.
- Рентгенографическая гистеросальпингография матки и фаллопиевых труб также проводится для уточнения препятствий для беременности.
- В этом может заключаться подготовка к ЭКО, искусственной внутриматочной инсеминации либо к полостным операциям.
- Видео:
- Обследование дает полную информацию о возможных нарушениях развития матки (аномалии анатомического строения, недоразвитость), сокращениях стенок матки в результате воспалительного процесса (как последствия аборта или выкидыша).
Гистеросальпингография всегда проводится в первой фазе цикла. В этот период внутренний слой слизистой оболочки матки (эндометрий) еще тонок, поэтому исследование наиболее точно.
При 28-дневном менструальном цикле лучшая возможность для рентгенографической ГСГ матки приходится на 6 – 12 дни.
Противопоказания для гистеросальпингографии:
- воспаление матки и яичников;
- беременность на любом сроке: последствия воздействия облучения на активно делящиеся клетки эмбриона могут быть фатальными;
- тяжелые формы заболеваний сердечно-сосудистой системы;
- инфекционные или бактериальные заболевания, очаг которых находится во влагалище из-за высокого риска занести инфекцию по фаллопиевым трубам глубже;
- аллергия на йод, который используется во всех контрастных веществах для рентгенографической ГСГ.
READ Определение овуляции при помощи фолликулометрии
Важно знать! В некоторых случаях врач направляет на диагностику, не уточняя ее вид. В таком случае женщина может самостоятельно выбрать предпочтительный вариант, но у решения могут быть последствия.
Если после Эхо ГСГ, которая отличается меньшей точностью, возникнет подозрение на непроходимость маточных труб, врач может послать на рентгенографическую ГСГ.
Методика проведения обследования
Подготовка к гистеросальпингографии и Эхо ГСГ схожа и включает несколько этапов.
Этап 1 − обследование. Перед процедурой важно исключить беременность, особенно если предстоит рентгенография.
Подготовка также включает анализы на ВИЧ и гепатит, мазок на микрофлору влагалища и УЗИ малого таза.
Этап 2 − очищение кишечника накануне с помощью клизмы или специальных препаратов. Обе разновидности обследования проводятся натощак.
Перед рентгенографическим исследованием можно выпить не больше стакана воды без газа за 1,5 часа.
Перед Эхо ГСГ наоборот нужно как можно больше пить, чтобы получить более качественную картинку на экране.
Этап 3 − нет сексу. Перед любой разновидностью ГСГ с начала цикла до процедуры обследования нельзя заниматься сексом, защищенным или нет.
- Видео:
- После рентгенографического исследования нельзя беременеть в течение следующего менструального цикла.
Этап 4 − обезболивание. Только очень небольшой процент женщин испытывает во время исследования сильные неприятные ощущения, которые требуют седации.
В большинстве случаев обезболивание не нужно, однако врач может порекомендовать спазмолитический препарат либо успокоительное средство против нервозности.
Гистеросальпингография (рентгенологическая разновидность обследования) проводится после опорожнения мочевого пузыря. Все металлические предметы (украшения, детали одежды) нужно снять.
Женщина ложится на край стола для проведения рентгенографии, ноги помещаются на специальные держатели.
Врач дезинфицирует наружные половые органы, протирает ватным тампоном стенки влагалища и дезинфицирует их.
Далее врач вводит через катетер контрастное вещество, подогретое до температуры тела.
READ На какой день цикла лучше делать маммографию?
После первого снимка полости матки количество контраста удваивается, препарат вводится уже под давлением, чтобы жидкость заполнила маточные трубы.
Если проходимость маточных труб не нарушена, жидкость будет попадать в брюшную полость. В этот момент делается еще один-два снимка. Все обследование занимает примерно полчаса.
- Проведение Эхо ГСГ отличается наполненностью мочевого пузыря и разновидностью контрастного вещества.
- УЗИ гистеросальпингография проводится в два раза быстрее, поскольку врач совмещает введение жидкости в организм пациентки с исследованием.
- Видео:
Результаты исследования и их интерпретация
Результаты двух разновидностей обследования отличаются: после рентгенографического варианта процедуры пациентке вручают 2-3 снимка матки и маточных труб.
Они обычно готовы через несколько часов. Эхо исследование предусматривает врачебное заключение, которое выдается сразу после процедуры.
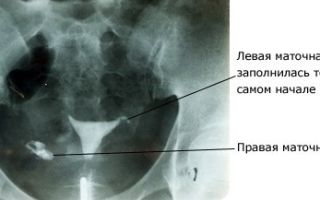
В норме матка на рентгенограмме выглядит как равнобедренный треугольник с вершиной внизу и основанием, равным 4 см.
Изображение маточных труб представляет собой две лентообразные тени. У маточных труб должны быть хорошо заметны три основных отдела: интерстициальный (короткий конус), истмический (самая длинная часть) и ампулярный, который получил свое название из-за схожести с ампулой.
- Если проходимость маточных труб не нарушена, на снимке возле ампулярного отдела будет изображение, напоминающее сигаретный дым − так выглядит контрастное вещество, попавшее в брюшную полость.
- О спайках и воспалительном процессе скажут изменения внешнего вида ампулярной части трубы.
- Она будет напоминать не ленту, а колбу, поскольку ампула расширится под давлением контрастного вещества и экссудата из яйцеводов.
- Фото:
Гистеросальпингография проводится в государственных медицинских учреждениях и частных клиниках. Цены весьма отличаются.
В одних клиниках УЗИ гистеросальпингография значительно дешевле обследования при помощи рентгена, в других разница несущественна или отсутствует. Цены колеблются от 8 до 15-ти тыс. рублей.
Верхний предел, как правило, включает ряд дополнительных услуг, от консультации гинеколога до проведения процедуры в медикаментозном сне и/или в присутствии мужа.
Однако главная цель исследования − точная информация о состоянии пациентки, а не ее комфорт, поэтому, выбирая клинику, нужно интересоваться качеством услуг, включая оборудование, на котором проводят исследование.
Источник: https://moydiagnos.ru/issledovaniya/gisterosalpingografiya.html
Гистеросальпингография – что это такое: как идет подготовка и как проводится процедура
Наиболее информативной диагностикой в гинекологии является УЗИ. Еще одним дополнительным методом исследования, который помогает получить все необходимые сведения о полости матки, является ГСГ – гистеросальпингография. Чаще всего такая процедура используется, когда необходимо установить причину бесплодия. Самой распространенной считается патология в области фаллопиевых труб, которую удается выявить в ходе данного исследования.
Сущность ГСГ
Сегодня многих интересует, что такое гистеросальпингография, поскольку проблема бесплодия является актуальной. Это метод обследования, который проверяет, в каком состоянии находятся маточные трубы и полость матки.
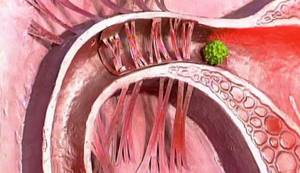
Сам процесс исследования заключается в том, что перечисленные органы заполняются специальным веществом, которое попадает туда через влагалище при использовании катетера. После этого применяется либо рентген, либо УЗИ, с помощью которых специалист может подробно изучить, в каком положении находятся органы.
Специальное вещество помогает увидеть образования, воспалительный процесс, спайки. А также этот метод помогает зафиксировать, сможет ли контрастное вещество выйти в брюшную полость путем маточных труб. Если специальная жидкость может пройти через маточные трубы, это означает, что их состояние в норме, а проходимость не имеет нарушений.
Можно выделить два типа ГСГ:
- рентгеновский,
- эхогистеросальпингоскопия.
Если решено применить рентген, то здесь контрастная жидкость вводится специально отведенными порциями, а специалист постепенно делает несколько снимков.
Во время УЗИ в орган вводят физиологический раствор, с помощью которого осуществляется дополнительное действие, заключающееся в разрыве маленьких спаек.
Это приводит к тому, что после проведения такого типа ГСГ женщина может забеременеть. Но это происходит только в том случае, если проблема заключалась в небольшой патологии.
Пациентам достаточно сложно понять, что это за способ диагностики, поэтому перед тем как решить пройти ГСГ, следует проконсультироваться с врачом, поскольку процедура имеет ряд противопоказаний.
Процесс проведения ГСГ
Перед тем как решиться на данную процедуру, следует познакомиться с тем, как проводится это исследование. Итак, женщина должна лечь на кушетку при использовании рентгена или УЗИ.
Но в первом случае аппарат расположен над пациенткой, а во втором применяется специальный вагинальный датчик.
Сначала врач должен обработать половые органы и шейку матки с помощью антисептика и только после этого он вводит катетер.
Так как при такой диагностике вводится жидкость в органы, поэтому часто возникает вопрос, больно ли делать ГСГ. Чаще всего этот процесс безболезненный, однако в некоторых случаях женщины ощущают дискомфорт при введении катетера и вещества.
Чувство имеет схожесть с тянущей болью, которая бывает в начале менструации. Немного тяжелее тем, кто еще не рожал, поскольку они имеют плотную шейку матки, и катетер будет продвинуть трудно.
Если пациентка ощущает сильный дискомфорт во время первых дней менструации и сильно переживает из-за обследования, то она может обратиться к доктору, чтобы он сделал местное обезболивание. Самостоятельно можно принять препарат, который поможет снять боль, поскольку спазмированные органы могут дать искаженный результат.
Данная процедура будет длиться не больше 40 мин., при этом значительную часть времени займет выведение контрастной жидкости из труб. После того как обследование будет завершено, женщине нужно некоторое время провести в палате, это исключит появление кровотечения. Следует знать, что после ГСГ могут возникнуть небольшие выделения непосредственно из влагалища.
Подготовка к исследованию
Чтобы получить точные результаты, подготовка к ГСГ маточных труб должна быть правильной. Это будет несложно, но для начала важно, чтобы специалист определил, в какой день должно проводиться обследование, а после уже стоит выполнить несколько рекомендаций.
Для получения достоверных результатов исследования, врачи советуют:
- За день до диагностики ГСГ не проводить половые акты.
- За 7 дней важно прекратить применять косметические средства для гигиены интимной зоны.
- Обмывание проводить только с помощью теплой воды.
- Не применять спринцевание.
- Не употреблять вагинальных лекарств.
Обратите внимание! Подготовка к ГСГ маточных труб не подразумевает соблюдение специальной диеты перед процедурой.
Также важно ознакомиться с тем, на какой день цикла делают такую процедуру.
Как правило, эта диагностика прописывается в первой половине цикла, поскольку в данный период эпителий покрывает матку тоньше, нежели в начале менструации.
В таком случае вход в трубы не будет перекрытым, благодаря чему снимки будут более информативными. Поэтому если стоит вопрос о планировании ГСГ на какой день цикла, так это на 7 или 10 сутки.
Врач назначит все для подготовки к процедуре
Анализы для ГСГ
Чтобы провести ГСГ, необходимо сдать анализы для исследования, которые должны быть следующими:
- кровь, которая берется из вены для проверки на отсутствие сифилиса, ВИЧ, гепатита;
- общие анализы крови и мочи;
- мазок для определения состояния микрофлоры.
Все перечисленные исследования для ГСГ маточных труб имеют срок годности.
Так, анализы крови из вены на перечисленные заболевания действительны только на протяжении 3 месяцев, общие анализы – до 5 суток, мазки – до 7 дней.
Гистеросальпингография разрешается только в том случае, если результаты на сифилис и другие патологии будут отрицательными, а общие показатели будут в норме.
Если обследование назначено в начале цикла, то мазки не стоит сдавать сразу по завершении менструации, поскольку в то время может быть повышенное число лейкоцитов, которое попадает во влагалище с вытекающей кровью.
Последствия и осложнения
ГСГ имеет противопоказания, которые могут быть абсолютными и относительными. Первые являются постоянными, а вторые могут быть временными, и если устранить некоторые факторы, то в последующем проведение такого исследования возможно.
К абсолютным противопоказаниям следует отнести:
- аллергическую реакцию на контрастную жидкость или йод;
- период беременности;
- сердечную недостаточность;
- болезни почек или печени.
Относительные противопоказания могут быть следующими:
- острый вирусный или инфекционный процесс;
- воспаление, которое локализуется в районе матки;
- воспалительный процесс во влагалище;
- гипертиреоз;
- отрицательные результаты анализов, которые могут говорить о повышенном показателе лейкоцитов, слизи и эритроцитах в моче.
Несмотря на то, что гистеросальпингография относится к безопасной диагностике, все же выделяют ряд последствий, к которым она может привести. Так, после процедуры у женщины могут возникнуть выделения со слизью или кровью в незначительном количестве на протяжении около 4 суток.
Часто проявляется боль в паху, которая вскоре может пройти самостоятельно. Чтобы эти неприятные ощущения купировать, можно принять но-шпу. Когда последствия ГСГ маточных труб все же присутствуют, то некоторое время не стоит посещать бассейн, баню. Придется воздержаться от половых актов.
Возможны и осложнения после процедуры, которые могут проявиться в виде острого или хронического эндометрита. Он может возникнуть по причине попадания инфекции в матку.
Также у пациентки может возникнуть кровотечение из влагалища, которое появляется, если обследование проводит малоквалифицированный доктор.
Если появились болевые ощущения, которые долго не проходят, выделения, зловонный запах, повысилась температура, то стоит обратиться за помощью к врачу.
Обратите внимание! Если последствия ГСГ маточных труб проявились в виде выделений, то тогда можно воспользоваться только прокладкой. Строго запрещается использовать тампоны или прибегать к спринцеванию.
Полезное видео: Гистеросальпингография маточных труб
Таким образом, обследование ГСГ дает достоверные показания, но для начала рекомендуется самостоятельно изучить, что это.
А также во избежание последствий и осложнений необходимо пройти аллергопробу, благодаря которой можно исключить аллергическую реакцию на контрастную жидкость.
Но главное, следует с полной ответственностью подойти к выбору клиники, в которой будет проводиться исследование.
Источник: https://beremenno.ru/diagnostika/kak-provoditsya-gisterosalpingografiya.html
Гистеросальпингография (ГСГ) маточных труб: разновидности, подготовка и проведение процедуры
Врачи с сожалением отмечают рост числа бесплодных пар в последние несколько десятилетий. Если еще в 1970-е годы ¬количество семей, в которых не было детей, составляло около 5%, то сегодня этот показатель вырос примерно до 15%.
Сознательный выбор родителей, так называемых «чайлд-фри», занимает здесь достаточно скромное место: в основном люди сталкиваются с проблемой невозможности зачать ребенка.
Одной из самых распространенных причин женского бесплодия является патология маточных (фаллопиевых) труб, которую можно выявить с помощью специального обследования – гистеросальпингографии (ГСГ). О том, как, зачем и когда его нужно делать, мы и расскажем в этой статье.
Гсг – метод исследования проходимости маточных труб
Но для начала – несколько слов о том, что же такое маточные трубы и какую роль они играют в зачатии. Это отдел репродуктивной системы, который фактически соединяет яичник и матку. Яйцеклетка, созревающая в яичнике и выходящая из фолликула, попадает сначала в своеобразный «коридор» – фаллопиеву трубу.
Если яйцеклетка встречается со сперматозоидом, то именно в маточной трубе происходит оплодотворение, и зародыш движется по ней в полость матки, где прикрепляется к стенке (имплантируется) и затем развивается в течение 9 месяцев.
Таким образом, маточная труба должна быть проходима, без этого наступление нормальной беременности просто невозможно.
По разным причинам проходимость маточных труб может нарушаться: из-за воспалительных процессов, спаек, инфекционных заболеваний и т.д. В этом случае яйцеклетка не может пройти тот «путь», по которому она должна попасть в полость матки, и поэтому беременность не наступает.
Бывают ситуации, когда зародыш имплантируется не в полости матки, а непосредственно в маточной трубе: это называется внематочной, или трубной, беременностью. Такое развитие событий опасно для женщины, так как обычно приводит к разрыву трубы примерно на 4-6 неделе беременности.
Надеемся, теперь вам стало понятно, почему гинекологи направляют женщин с диагнозом «бесплодие» на проверку проходимости маточных труб: неправильное функционирование этих органов является серьезным препятствием к зачатию.
Исторический факт Фаллопиевы трубы получили свое название по имени итальянского анатома Габриеле Фаллопия, который жил в 16 веке. Он был выдающимся ученым своего времени, причем не только в области анатомии, но и в области ботаники. Помимо яйцеводов, он описал и назвал твердое и мягкое небо, плаценту, влагалище.
Метод обследования состояния маточных труб и полости матки называется гистеросальпингографией (от hystera – матка (греч.) и salpinx – маточная труба (греч.)). Суть обследования состоит в том, что полость матки и маточных труб заполняется контрастным веществом, которое вводится с помощью катетера через влагалище.
Затем, используя методы рентгена или УЗИ, врач изучает состояние органов (контрастное вещество позволяет выявить различные образования, спайки, воспаления и т.д.), а также фиксирует, выходит ли контраст через маточные трубы в брюшную полость.
Если это происходит, состояние маточных труб в норме, их проходимость не нарушена.
Существует два вида ГСГ – рентгеновская и эхогистеросальпингоскопия (эхо-ГСГ маточных труб). При использовании рентгена контраст вводится не сразу, а порциями, и врач последовательно выполняет несколько снимков.
При УЗИ в матку вводится физиологический раствор, который оказывает дополнительное терапевтическое действие, например, разрывая небольшие спайки.
Именно поэтому после ультразвуковой ГСГ нередко наступает долгожданная беременность, если проблема состояла лишь в наличии небольших патологий.
Показания и противопоказания
Общим показанием к проведению ГСГ является диагностика для выявления причин бесплодия. Также обследование назначается женщинам, у которых было несколько выкидышей, для установления причин невынашивания ребенка.
Другими показаниями к гистеросальпингографии являются:
- уже диагностированные патологии матки: для контроля ее состояния;
- аномалии развития матки и маточных труб;
- подозрение на туберкулез половых органов;
- подозрение на истмико-цервикальную недостаточность.
Противопоказаниями для проведения процедуры являются, например, почечная или сердечная недостаточность, гипотиреоз, острые воспаления половых органов, маточные кровотечения, наличие изменений в анализах крови и мочи, а также аллергия на йод.
Кроме того, ГСГ нельзя проводить даже при небольших шансах на наличие беременности. Дело в том, что при рентгеновской ГСГ воздействие рентгеновских лучей на плод имеет крайне негативные последствия.
При ультразвуковой ГСГ зародыш может быть буквально «вымыт» из полости матки или маточной трубы током контрастного вещества.
Подготовка к ГСГ
Гистеросальпингографию назначают на первую половину цикла, желательно в первые несколько дней после окончания менструации. В этот период эндометрий матки тонкий, шейка матки более мягкая, поэтому врач имеет лучший обзор и введение катетера не требует усилий. При этом менструальные выделения должны закончиться, иначе сгустки крови могут исказить картину, которую видит врач.
Перед исследованием нужно сдать анализы крови и мочи, а также мазок на флору. При наличии патогенной флоры проведение ГСГ рискованно, так как инфекция может «подняться» в полость матки.
Как делают ГСГ маточных труб
Во время ГСГ женщина лежит на кушетке. Если обследование проводится с помощью рентгена, то аппарат находится над ней. Если выполняется УЗИ, то врач использует вагинальный датчик. Перед введением катетера врач обрабатывает половые органы, влагалище и шейку матки антисептиком.
Как правило, ГСГ проходит безболезненно, но некоторый дискомфорт пациентки все-таки испытывают: пока катетер вводится во влагалище и нагнетается жидкость. Ощущения можно сравнить с тянущими болями в первые дни менструации.
Тяжелее процедуру переносят нерожавшие женщины, так как шейка матки у них плотная, продвижение катетера может быть затруднено.
Если пациентка знает, что в первые дни менструации боли доставляют ей серьезный дискомфорт, и волнуется перед обследованием, не в состоянии расслабиться, она может попросить врача сделать ей местное обезболивание.
Также можно принять препарат, снимающий спазмы (например, «Но-шпу»): спазмированные маточные трубы могут исказить результаты проверки.
Продолжительность процедуры составляет около 40 минут, большая часть времени требуется на выход контрастного вещества из труб в брюшную полость. После процедуры женщине необходимо некоторое время оставаться в палате, чтобы исключить возникновение кровотечения. После ГСГ возможны мажущие выделения из влагалища.
Интерпретация результатов исследования
Гистеросальпингография позволяет увидеть патологии как маточных труб, так и матки. В первую очередь врач оценивает размеры органов (в результате ГСГ, например, может быть диагностирована инфантильная матка, то есть имеющая меньшие размеры, чем в норме). Также хорошо видно взаимное расположение матки и труб, – когда контрастное вещество доходит до них.
Благодаря наличию контраста врач также видит особенности внутренней стенки матки: неровный рельеф иногда свидетельствует о воспалении, спайках, наличии полипов и миом. Также доктор может предположить рак матки, однако «картина» этой патологии бывает разной, поэтому обязательно назначаются дополнительные обследования, в том числе биопсия тканей.
Отслеживая прохождение контрастного вещества по полости матки в динамике, врач поэтапно осматривает орган, отмечая особенности эндометрия на всем протяжении органа.
Когда контрастное вещество доходит до выхода из трубы, доктор следит за его перемещением в брюшную полость. Если яйцеводы полностью закрыты, контрастное вещество будет растягивать трубу.
При частичной проходимости излитие будет незначительным. Если в трубе есть спайки, то врач увидит на экране чередование темных и светлых участков.
После процедуры снимки, на которых наиболее отчетливо видно состояние матки и труб, выдаются пациентке на руки.
Источник: https://www.kp.ru/guide/gsg-matochnykh-trub.html



![Расшифровка узи почек: [норма и результаты] 3 раздела](https://zdoroviecrimea.ru/wp-content/cache/thumb/1c2f33286_150x95.png)